(Fostervanns Analysis)
Prosedyre
Hva er fostervannsprøve?
Fostervannsprøve er en prosedyre som brukes til å få en liten prøve av fostervannet som omgir fosteret under svangerskapet. Fostervann er en klar, blek gul væske laget av fosteret. Væsken beskytter fosteret fra skade og bidrar til å regulere temperaturen av fosteret.
I tillegg til ulike enzymer, proteiner, hormoner og andre stoffer, inneholder fostervann celler skur av fosteret. Disse cellene inneholder genetisk informasjon som kan brukes til å diagnostisere kromosomavvik lidelser og åpne nevralrørsdefekter (ONTDs), for eksempel ryggmargsbrokk. Testing kan være tilgjengelig for andre genetiske defekter og metabolske forstyrrelser avhengig av familiehistorie og tilgjengeligheten til laboratorietesting på tidspunktet for inngrepet.
Fostervann inneholder også andre stoffer som gir informasjon om visse sykdommer. En amniocentesis kan utføres i sen graviditet for å kontrollere fetal trivsel og diagnostisere føtale sykdommer, så som Rh sykdom (komplikasjoner som følge av uforenelighet mellom typene blod av mor og barn) og infeksjon. En fostervannsprøve kan utføres for å sjekke for fosterets lunge modenhet hvis en baby er ventet å bli født for tidlig. Spesifikke stoffer i fostervann kan måles eller testes for disse sykdommene.
Væsken sendes til et laboratorium genetikk, slik at cellene kan vokse og analyseres. Resultatene er vanligvis tilgjengelig i omtrent 10 dager til to uker, avhengig av laboratoriet.
En fostervannsprøve er generelt tilbys kvinner mellom 15. og 20. svangerskapsuke som har økt risiko for kromosomfeil. Dette inkluderer kvinner som er over 35 år ved levering, eller de som har hatt en unormal mors serum (blod) screening test som indikerer en økt risiko for en kromosomfeil eller nevralrørsdefekt.
Fostervannsprøve bidrar til å bekrefte en tentativ diagnose av en abnormitet tidligere har funnet med andre tester. Det kan også oppleve at et foster ikke har abnormitet som var mistenkt.
En annen beslektet prosedyre som kan bli anvendt for å diagnostisere genetiske og kromosomale defekter er chorion villus sampling (CVS). Vennligst se denne prosedyren for ytterligere informasjon.
Anatomi av fosteret i livmoren:
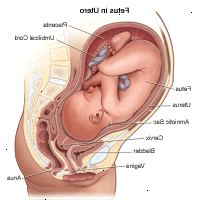
amniotic sac - en tynnvegget sac som omgir fosteret under svangerskapet. Den sac er fylt med fostervann (flytende laget av fosteret) og amnion (membranen som dekker fetal side av placenta), som beskytter fosteret fra skade og bidrar til å regulere temperaturen av fosteret.
anus - åpningen ved enden av endetarmen
cervix - den nedre del av livmoren som rager inn i vagina. Består av hovedsakelig fibrøst vev og muskler, i cervix sirkulær i form.
foster - et ufødt baby fra den åttende uke etter befruktning til fødsel
placenta - et organ, formet som en flat kake som bare vokser under svangerskapet og gir en metabolsk utveksling mellom foster og mor. (Fosteret tar i oksygen, mat, og andre stoffer, og eliminerer karbondioksid og annet avfall.)
navlestreng - en tau-lignende ledning kobler fosteret til morkaken. Navlestrengen inneholder to arterier og en vene, som frakter oksygen og næringsstoffer til fosteret og avfallsstoffer vekk fra fosteret.
livmorveggen - veggen av uterus
livmor (også kalt livmoren.) - livmoren er et hult, pæreformet organ lokalisert i en kvinnes nedre del av magen, mellom blæren og endetarmen, som kaster sine fôr hver måned under menstruasjon og hvor et befruktet egg (ovum) blir implantert og fosteret utvikler
Skjeden - den del av de kvinnelige kjønnsorganer, bak blæren og foran endetarmen, som danner en kanal som strekker seg fra livmoren til vulva
Grunner for prosedyren
En amniocentesis kan anvendes for genetisk og kromosom testing i andre trimester av svangerskapet i nærvær av en eller flere av disse sykdommer;
familie historie eller tidligere barn med en genetisk sykdom eller kromosom eller stoffskiftesykdom
Risikoen for åpne nevralrørsdefekter (ONTDs), for eksempel ryggmargsbrokk
mors alder over 35 år ved graviditet forfallsdato
unormale mors screeningtester, for eksempel mors serum alfa fetoprotein nivå (MSAFP)
Risikoen for en kjønnsbundet genetisk sykdom
Amniocentese kan anvendes i det tredje trimester av svangerskapet for å vurdere for sykdommer som:
fosterets lunge modenhet når det er et potensial for tidlig fødsel
livmorinfeksjon
Rh sykdom
nærvær av mekonium (fetal avføring) som kan ha gått inn i fostervannet, noe som kan være en indikasjon på føtal distress
Det kan være andre grunner til din lege for å anbefale en fostervannsprøve.
Risikoen ved prosedyren
Som med en hvilken som helst inngrep, kan det forekomme komplikasjoner. Noen mulige komplikasjoner som kan inkludere, men er ikke begrenset til, følgende:
kramper
blødning eller lekker fostervann fra stikkstedet eller vagina
infeksjon
spontanabort
preterm arbeidskraft
Risikoen for spontanabort er generelt ansett for å være mindre enn én prosent etter en fostervannsprøve i andre trimester av svangerskapet. Dette er bare litt høyere enn normal risiko for spontanabort uten en fostervannsprøve på dette tidspunktet i svangerskapet.
Pasienter som er allergiske eller sensitive for medisiner eller latex bør informere lege.
Visse faktorer eller sykdommer kan forstyrre en fostervannsprøve. Disse faktorer inkluderer, men er ikke begrenset til, følgende:
graviditet tidligere enn 14 uker
stillingen av babyen, placenta, mengden av væske, eller mor anatomi
kvinner med tvillinger eller andre multipler må prøvetaking fra hver amniotic sac, for å studere hver baby
Det kan være andre risikoer, avhengig av dine spesifikke medisinsk sykdom. Sørg for å diskutere eventuelle bekymringer med din lege før prosedyren.
Før fremgangsmåten
Legen vil forklare prosedyren til deg og gi deg muligheten til å stille eventuelle spørsmål du måtte ha om prosedyren.
Du vil bli bedt om å signere en samtykkeerklæring som gir din tillatelse til å gjøre inngrepet. Les skjema nøye og still spørsmål hvis noe er uklart.
Vanligvis er det ingen spesiell begrensning på kosthold eller aktivitet før en fostervannsprøve.
Informer din lege hvis du er følsom for eller er allergisk mot noen medikamenter, latex, tape, og anestetika (lokale og generelle).
Informer din lege av alle medisiner (reseptbelagte og over-the-counter) og urte kosttilskudd som du tar.
Informer legen din hvis du har en historie med blødningsforstyrrelser eller hvis du tar noen antikoagulasjonsbehandling (blodfortynnende) medisiner, aspirin, eller andre medikamenter som påvirker blodlevring. Det kan være nødvendig for deg å stoppe disse medikamentene før prosedyren.
Informer legen din hvis du er Rh negativ. I løpet av fostervannsprøve, kan blodlegemer fra mor og foster mix. Dette kan føre til Rh sensibilisering og bryte ned av fosterets røde blodceller.
Du kan eller ikke kan bli bedt om å tømme blæren rett før prosedyren. I begynnelsen av svangerskapet, hjelper en full blære flytte livmoren i en bedre posisjon for prosedyren. I senere svangerskap, bør blæren være tom for å minimere risikoen for punktering med fostervannsprøve nål.
Basert på din medisinske sykdom, kan din lege be andre spesifikke forberedelser.
Under prosedyren
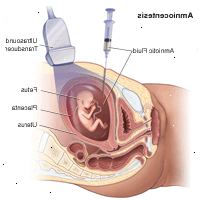
En fostervannsprøve kan utføres på poliklinisk basis eller som en del av ditt opphold i et sykehus. Prosedyrer kan variere avhengig av din sykdom og legens praksis.
Vanligvis følger en fostervannsprøve denne prosessen:
Du vil bli bedt om å kle av seg helt, eller fra livet og ned, og sette på et sykehus kjole.
Du vil bli bedt om å legge seg ned på en undersøkelse bord og legg hendene bak hodet.
Dine vitale tegn (blodtrykk, puls, og pustefrekvens) vil bli kontrollert.
En ultralyd vil bli utført for å sjekke fosterets hjertefrekvens, plasseringen av morkaken, fosteret, og navlestrengen, og å finne en lomme av fostervann.
Din magen vil bli renset med en antiseptisk. Du vil bli bedt om ikke å røre det sterile området på magen under inngrepet.
Du vil føle en nål stick hvis en lokalbedøvelse injiseres. Dette kan føre til en kort stikkende følelse.
Ultralyd vil bli brukt til å hjelpe en lang, tynn, hul nål gjennom magen, inn i livmoren og fostersekken. Dette kan være noe smertefulle. Du kan føle litt kramper som nålen kommer inn i livmoren.
Legen vil ta ut en liten mengde av fostervann i en sprøyte. Mengden avhenger av den type prøving som skal utføres, men vanligvis ikke mer enn ett gram er fjernet. Du kan føle en tilstramming eller trekke sensasjon som væske er fjernet.
Væsken vil bli plassert i en spesiell lys-beskyttet beholder.
Nålen vil bli fjernet.
Et plaster bli plassert over nålen side.
Fosterets hjertefrekvens og dine vitale tegn vil bli revurdert.
Hvis du er Rh negativ, kan du bli gitt Rhogam, en spesialutviklet blodprodukt som kan hindre en Rh negativ mors antistoffer fra å reagere mot Rh positive fosterets celler.
Fostervannet vil bli sendt til laboratoriet for undersøkelse.
Etter inngrepet
Du og din fosteret vil bli overvåket for en tid etter inngrepet. Dine vitale tegn og fosterets hjertefrekvens vil bli sjekket med jevne mellomrom for en time eller lenger.
Fostervann for genetisk og kromosom testing vil bli sendt til en spesialitet genetikk lab for analyse. Alfa-fetoprotein, et protein laget av fosteret som er tilstede i væsken, kan også måles for å utelukke en åpen tube neural defekt, slik som ryggmargsbrokk. Testing kan også gjøres for andre stoffer i forbindelse med metabolske eller genetiske sykdommer. Avhengig av testresultatene, kan rådgivning med en genetikk spesialist anbefales.
Du kan føle litt kramper under eller etter fostervannsprøve. Hvis du føler deg ør, svimmel eller kvalm, gi beskjed til sykepleier. Du kan bli bedt om å hvile på din venstre side.
Du bør hvile hjemme og unngå anstrengende aktiviteter i minst 24 timer, eller som anvist av legen din.
Informer din lege for å rapportere noe av det følgende:
noen blødning eller lekkasje av fostervann fra nålen stikkstedet eller vagina
feber og / eller frysninger
alvorlig magesmerter og / eller kramper
endringer i aktivitetsnivået på fosteret (hvis du er forbi 20 uker av svangerskapet)
Legen din kan gi deg ekstra eller alternative instrukser etter inngrepet, avhengig av din spesielle situasjon.
Online ressurser
Innholdet forutsatt her er kun til informasjon, og var ikke laget for å diagnostisere eller behandle en helseproblem eller sykdom, eller erstatte profesjonell medisinsk råd du får fra legen din. Ta kontakt med din lege med spørsmål eller bekymringer du måtte ha angående din sykdom.
Denne siden inneholder lenker til andre nettsteder med informasjon om denne prosedyren og relaterte helse sykdommer. Vi håper du finner disse sidene nyttige, men husk vi kontrollerer ikke eller godkjenner den informasjon som presenteres på disse nettstedene, og heller ikke disse nettstedene gir sin tilslutning til informasjonen som finnes her
European College of Fødselsleger og gynekologer
Nasjonalt senter på fødselsskader og utviklingshemmede
National menneskelige genom forskningsinstitutt
