(Pleuraplakk Tap, pleuravæske analyse)
Prosedyre
Hva er thoracentesis og pleuravæske analyse?
Thoracentesis er en fremgangsmåte i hvilken en nål settes inn gjennom baksiden av brystveggen inn i pleurahulen (et mellomrom som eksisterer mellom de to lunger og den indre brystveggen) for å fjerne væske eller luft. Pleural væskeanalyse er mikroskopiske og kjemiske laboratorieanalyser av fluidets erholdt under thoracentesis.
Normal funksjon av lungene er å utvide med hvert åndedrag tatt inn (som en ballong), passer tett til brystkassen. Med hver ekspansjon av lungene, er det en tilsvarende utvidelse av brystet. Det er bare et lite mellomrom (pleurahulen) mellom lungene og den indre vegg av brystet. Pleurarommet smøres av væske som utskilles og reabsorberes ved relativt konstante priser ved pleura (vevet som omgir lungene). På grunn av den konstante hastighet på sekresjon og reabsorpsjon, er det som regel bare en liten mengde væske i området til enhver tid. Pleuravæsken funksjoner for å hindre friksjon mot brystveggen som lungene blåses opp og tømmes med å puste.
I en sykdomsprosess, kan pleurahulen fylles med væske, slik som blod, puss (fra infeksjon), serum eller lymfe. Alternativt kan den pleuralvæske bli forhindret fra å bli reabsorbert, forårsaker en oppsamling av væske i pleurahulen. Når en slik opphopning inntreffer, blir det vanskelig for lungene til fullt ut å pumpe på grunn av det fluid å trykke på lungene. Pleuravæske opphopning kan forårsake kortpustethet, noe som kan bli mer uttalt med økt aktivitet. Det kan bli nødvendig å utføre en thoracentesis for å fjerne væsken.
Akkumuleringen av fluid i pleurahulen, referert til som en pleural effusjon, indikerer noe unormalt. En thoracentesis kan utføres for å identifisere årsaken (diagnostisk) og / eller for å lindre ubehag og symptomer (terapeutisk) av et overskudd av væske i pleurahulen.
En diagnostisk thoracentesis omfatter fjerning av væske for analyse (pleuralvæske analyse). Generelt er pleuravæske klassifisert som sårvæske (sett i inflammatorisk, kreft, eller infeksjonssykdommer) eller transudate (væske som har lekket fra blod-eller lymfeårer av ulike grunner). Pleuravæske analyse kan bidra til å bekrefte eller utelukke infeksjoner eller sykdommer som kreft, kongestiv hjertesvikt, leversvikt, eller pulmonal hypertensjon (høyt trykk i lungene "blodårer). Terapeutisk thoracentesis kan bidra til å lindre ubehaget fra pustebesvær på grunn av trykket forårsaket av væskeopphopning.
Andre relaterte prosedyrer som kan brukes til å diagnostisere problemer med lungene og luftveiene inkluderer bronkoskopi, computertomografi (CT scan) av brystet, bryst gjennomlysning, brystet x-ray, bryst ultralyd, lunge biopsi, lunge skanne, mediastinoscopy, oximetry, peak flow måling, positronemisjonstomografi (PET) scan, pleural biopsi, pulmonal angiografi, og lungefunksjonstester. Vennligst se disse prosedyrene for ytterligere informasjon.
Anatomi av luftveiene:
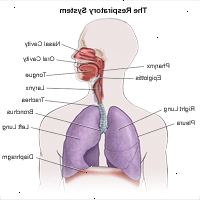
Det luftveiene består av organer som er involvert i de knutepunkter av gasser, og består av:
nese
svelg
strupehode
trachea
bronkiene
lungene
Den øvre luftveier omfatter:
nese
nesehulen
ethmoidal luftceller
frontal bihulene
sinus maxillaris
strupehode
trachea
Den nedre luftveier innbefatter lungene, bronkiene og alveoli.
Hva er funksjonene i lungene?
Lungene tar inn oksygen, som cellene trenger for å leve og utføre sine normale funksjoner. Lungene også kvitte seg med karbondioksid, et avfallsprodukt av kroppens celler.
Lungene er et par kjegleformede organer som består av svampaktig, rosa-grå vev. De tar opp mesteparten av plassen i brystet, eller thorax (den delen av legemet mellom bunnen av halsen og diafragma).
Lungene er innhyllet i en hinne kalt pleura.
Lungene er skilt fra hverandre ved hjelp av mediastinum, et område som inneholder det følgende:
hjerte og dets store fartøy
trachea (luftrør)
spiserør
thymus
lymfeknuter
Den høyre lungen har tre seksjoner, kalt lapper. Den venstre lungen har to lapper. Når du puster, går luften kroppen gjennom nesen eller munnen. Det reiser deretter ned i halsen gjennom strupehode (tale-boksen) og trachea (luftrør) og går inn i lungene gjennom rør som kalles hoved-stammen bronkiene.
En hoved-stammen bronkie fører til den høyre lunge og en til venstre lunge. I lungene, den viktigste-stammen bronkiene deler seg opp i mindre bronkiene og deretter inn i enda mindre rør som kalles bronkioler. Bronkiolene ender i små luftblærer som kalles alveoler.
Grunner for prosedyren
Thoracentesis kan utføres for diagnostiske og / eller terapeutiske grunner. Den diagnostisk bruk av en thoracentesis innebærer pleuravæske analyse for å skille mellom sårvæske, som kan resultere fra inflammatoriske eller ondartede sykdommer, og transudate, som kan oppstå svikt i organsystemer som påvirker væskebalansen i kroppen. Denne analysen hjelpemidler i å bestemme årsaken til unormalt.
De diagnostiske resultatene klassifiseres i to kategorier, eksudat og transudate, og omfatter, men er ikke begrenset til, følgende:
infeksjoner (virus, sopp, eller bakteriell)
kreft
systemisk lupus erythematosus - autoimmun sykdom hvor kroppen angriper sitt eget vev, og kan påvirke hvert organ i kroppen
pankreatitt - betennelse i bukspyttkjertelen
lungeemboli - en blodpropp i lungene som forårsaker lungevevet nekrose (dødt lungevev)
empyema - en samling av puss i pleurahulen
Den terapeutiske bruken av thoracentesis kan være nyttig i å lindre symptomer som kortpustethet og smerte.
Det kan være andre grunner til din lege for å anbefale en thoracentesis og en pleuravæske analyse.
Risikoen ved prosedyren
Som med en hvilken som helst kirurgisk prosedyre, kan det oppstå komplikasjoner. Noen mulige komplikasjoner som kan inkludere, men er ikke begrenset til, følgende:
pneumothorax - luften blir fanget i pleurahulen forårsaker lunge å kollapse
lungeødem - væske i lungene
blødning
infeksjon
Thoracentesis er kontraindisert ved visse blødningssykdommer.
Pasienter som er allergiske eller sensitive for medisiner, kontrast fargestoffer, jod, eller latex bør informere lege.
Hvis du er gravid eller mistenker at du kan være gravid, bør du melde fra til din lege.
Det kan være andre risikoer, avhengig av dine spesifikke medisinsk sykdom. Sørg for å diskutere eventuelle bekymringer med din lege før prosedyren.
Før fremgangsmåten
Legen vil forklare prosedyren til deg og gi deg muligheten til å stille eventuelle spørsmål du måtte ha om prosedyren.
Du vil bli bedt om å signere en samtykkeerklæring som gir din tillatelse til å gjøre testen. Les skjema nøye og still spørsmål hvis noe er uklart.
Generelt er det ingen forutgående fremstilling, slik som faste nødvendig.
Hvis du er gravid eller mistenker at du kan være gravid, bør du melde fra til din lege.
Informer din lege hvis du er følsom for eller er allergisk mot noen medikamenter, latex, jod, tape, eller bedøvende midler (lokale og generelle).
Informer din lege av alle medisiner (reseptbelagte og over-the-counter) og urte kosttilskudd som du tar.
Informer legen din hvis du har en historie med blødningsforstyrrelser eller hvis du tar noen antikoagulasjonsbehandling (blodfortynnende) medisiner, aspirin, eller andre medikamenter som påvirker blodlevring. Det kan være nødvendig for deg å stoppe disse medikamentene før prosedyren.
Det kan ha en diagnostisk prosedyre, for eksempel et røntgenbilde av brystet, bryst gjennomlysning, ultralyd eller CT-skanning, utføres før fremgangsmåten for å hjelpe legen til å identifisere den spesifikke plasseringen av fluidet i brystet som skal fjernes.
Du kan få en beroligende før prosedyren for å hjelpe deg å slappe av. Hvis en beroligende er gitt, kan det hende du trenger å ha noen kjøre deg hjem etterpå.
Området rundt stikkstedet kan være barbert.
Basert på din medisinske sykdom, kan din lege be andre spesifikke forberedelser.
Under prosedyren
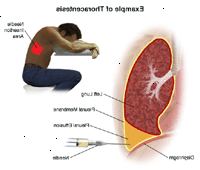
En thoracentesis kan utføres på poliklinisk basis eller som en del av ditt opphold i et sykehus. Prosedyrer kan variere avhengig av din sykdom og legens praksis.
Vanligvis følger en thoracentesis denne prosessen:
Du vil bli bedt om å fjerne alle klær, smykker eller andre gjenstander som kan forstyrre med prosedyren.
Hvis du blir bedt om å fjerne klær, vil du bli gitt en kjole å bære.
Dine vitale tegn (hjertefrekvens, blodtrykk, pustefrekvens og oksygennivå) kan overvåkes før og under prosedyren.
Du kan få tilskudd av oksygen etter behov, gjennom en ansiktsmaske eller nesekateter (tube).
Du vil bli plassert i en sittende stilling med armene hevet og hviler på en overbed bordet. Denne posisjonen hjelpemidler i å spre ut mellomrommene mellom ribbene for nålestikk. Hvis du ikke klarer å sitte, kan du bli plassert i en sideliggende posisjon på kanten av sengen på upåvirket side.
Du kan bli bedt om ikke å hoste, puste dypt inn, eller bevege seg under inngrepet.
Huden på stikkstedet vil bli renset med en antiseptisk løsning.
Du vil motta en lokal bedøvelse på stedet der thoracentesis skal utføres. Du kan oppleve en kort stikkende følelse på stedet av den bedøvende injeksjon.
Når området er nummen, vil legen sette en nål mellom ribbeina i ryggen. Du kan oppleve litt press på stedet der nålen er satt inn.
Når legen har kommet inn i pleurahulen med nålen, vil væsken langsomt bli trukket tilbake.
Hvis en pleuravæske analyse som skal gjøres, vil flere lab rør fylles med væske og sendes til laboratoriet.
Hvis det er en stor mengde av pleural fluid kan legen feste røret til nålen, slik at væsken kan renne inn i en flaske eller en annen form for dreneringssystemet. I noen tilfeller, kan legen velge å la slangen festet i en lengre tidsperiode, for eksempel en dag eller to. I dette tilfellet, vil du bli innlagt på sykehuset før slangen er fjernet.
Når væsken er blitt fjernet, vil nålen bli fjernet.
En steril bandasje / dressing vil bli brukt.
Etter inngrepet
Etter inngrepet vil du bli overvåket til ditt blodtrykk, puls, og pust er stabile. Hvis inngrepet ble gjort ved sengen, vil du forbli i ditt rom på sykehuset. Hvis inngrepet ble utført på poliklinisk basis, vil du bli utskrevet til hjemmet ditt, med mindre legen din har bestemt noe annet. Hvis inngrepet ble utført på poliklinisk basis, bør du planlegge å ha en annen person kjøre deg hjem.
Bandasjen over stikkstedet vil bli overvåket for blødning eller annen drenering.
Du vil bli plassert i en sideliggende stilling med upåvirket side ned for en time eller lenger.
Du kan ha en kiste x-ray utført etter inngrepet.
Når utvinning perioden er over, kan du gjenoppta din vanlige kosthold og aktiviteter med mindre legen din råder deg annerledes.
Informer din lege for å rapportere noe av det følgende:
feber og / eller frysninger
rødhet, hevelse, eller blødning eller annen drenering fra stikkstedet
pustevansker
Legen din kan gi deg ekstra eller alternative instrukser etter inngrepet, avhengig av din spesielle situasjon.
Online ressurser
Innholdet forutsatt her er kun til informasjon, og var ikke laget for å diagnostisere eller behandle en helseproblem eller sykdom, eller erstatte profesjonell medisinsk råd du får fra legen din. Ta kontakt med din lege med spørsmål eller bekymringer du måtte ha angående din sykdom.
Denne siden inneholder lenker til andre nettsteder med informasjon om denne prosedyren og relaterte helse sykdommer. Vi håper du finner disse sidene nyttige, men husk vi kontrollerer ikke eller godkjenner den informasjon som presenteres på disse nettstedene, og heller ikke disse nettstedene gir sin tilslutning til informasjonen som finnes her.
National Cancer Institute (NCI)
Nasjonalt hjerte, lunge og blod instituttet (NHLBI)
