Generell informasjon om mycosis fungoides og Sezary syndrom
Mycosis fungoides og Sezary syndrom er sykdommer der lymfocytter (en type hvite blodlegemer) bli ondartet (kreft) og påvirke huden.
Normalt gjør benmargen bloodstem celler (umodne celler) som utvikler seg til modne blod stamceller over tid. En stamceller kan bli en myeloid stamcelle eller en lymfoide stamcelle. Den myeloid stamceller utvikler seg til en rød blodceller, hvite blodlegemer, eller blodplater. Den lymfoide stamcelle utvikler seg til en lymphoblast og deretter inn i en av tre typer av lymfocytter (hvite blodlegemer):
B-lymfocytter, som gjør antistoffer til å bekjempe infeksjoner.
T-celle lymfocytter som hjelper B-lymfocytter lage antistoffer som bidrar til å bekjempe infeksjonen.
Naturlige drepeceller som angriper cancercells og virus.
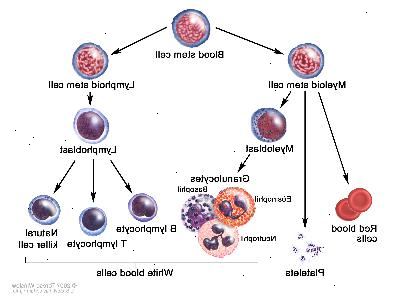
I mycosis fungoides, T-celle lymfocytter bli kreft og påvirke huden. I Sezary syndrom, kreft T-celle lymfocytter påvirke huden og det perifere blod.
Mycosis fungoides og Sezary syndrom er typer cutaneous T-cellelymfom.
Dette sammendraget beskriver de to vanligste typene av kutane T-celle lymfomer: mycosis fungoides og Sezary syndrom. For informasjon om andre typer hudkreft eller non-Hodgkin lymfom, se følgende PDQ sammendrag:
Hudkreft Treatment
Et mulig tegn på mycosis fungoides og Sezary syndrom er et rødt utslett på huden.
Mycosis fungoides og Sezary syndrom kan bevege seg gjennom følgende faser:
Premycotic fase: En skjellende, rødt utslett på områder av kroppen som vanligvis ikke er utsatt for sol. Dette utslett ikke forårsaker symptomer og kan vare i måneder eller år. Det er vanskelig å diagnostisere utslett som mycosis fungoides i denne fasen.
Patch fase: Tynn, rødlig, eksem-lignende utslett.
Plakk fase: fortykket, røde flekker eller rødlig hud.
Tumor fase: Svulster danne på huden. Disse svulstene kan utvikle magesår og huden kan bli infisert.
Sezary syndrom er en avansert form for mycosis fungoides.
I Sezary syndrom, huden over hele kroppen er rødlig, kløende, peeling, og smertefull. Det kan også være lapper, plakk, eller tumorer i huden. Kreft T-celler er funnet i blodet. Mycosis fungoides ikke alltid videre til Sezary syndrom.
Tester som undersøker huden og blodet brukes til å oppdage (finne) og diagnostisere mycosis fungoides og Sezary syndrom.
De følgende tester og prosedyrer kan anvendes:
Fysisk eksamen og historie: En eksamen i kroppen for å sjekke generelle tegn til helse, inkludert kontroll etter tegn til sykdom, slik som klumper, antall og type av hudlesjoner, eller noe annet som virker uvanlig. Bilder av huden og en historie om pasientens helse vaner og tidligere sykdommer og behandlinger vil også bli tatt.
Komplett blodtelling med differensial: En prosedyre som en prøve av blodet er trukket og sjekket for følgende:
Antall røde blodceller og blodplater.
Antall og type hvite blodlegemer.
Mengden av hemoglobin (det protein som bærer oksygen) i de røde blodlegemer.
Den del av blodprøven som består av røde blodceller.
Perifert blodutstryk: En prosedyre der en blodprøve er sett under et mikroskop for å telle ulike sirkulerende blodceller (røde blodceller, hvite blodlegemer, blodplater, osv.) og se om cellene ser normal.
Biopsi: Fjerning av celler eller vev, slik at de kan sees under et mikroskop for å se etter tegn på kreft. Legen kan fjerne en vekst fra huden, noe som vil bli undersøkt av en patolog. Mer enn en hudbiopsi kan være nødvendig for å diagnostisere mycosis fungoides.
Immunfenotyping: En fremgangsmåte som brukes for å identifisere celler, basert på de typer av antigener eller markører på overflaten av cellen. Denne prosessen kan omfatte spesiell farging av blodcellene. Den brukes til å diagnostisere bestemte typer leukemi og lymfom, ved å sammenligne de kreftceller til normale celler i immunsystemet.
Immunogenotyping: En prosedyre der en prøve av DNA fra en hud biopsi er undersøkt for å se om de gener for visse typer av immunsystemet proteiner, slik som T-celle-reseptor eller antistoff-proteiner, er ordnet i en mønster. Normalt T-celle-reseptor-gener og antistoff-gener er anordnet i mange forskjellige mønstre. I mycosis fungoides og Sezary syndrom, blir genene anordnet i et enkelt mønster.
Visse faktorer påvirker prognosen (sjanse for bedring) og behandlingsalternativer.
Prognosen (sjanse for bedring) og behandling er avhengig av følgende:
Scenen av kreft (mengden av huden påvirkes og om kreften har spredd seg til lymfeknuter, blod, eller andre steder i kroppen).
Den type lesjon (patcher, plaketter, eller svulster).
Antallet av kutane T-celle-lymfocytter i blodet.
Mycosis fungoides og Sezary syndrom er vanskelig å kurere. Behandlingen er vanligvis palliativ, for å lindre symptomer og forbedre livskvaliteten. Pasientene kan leve i mange år med denne sykdommen.
Stadier av mycosis fungoides og Sezary syndrom
Etter mycosis fungoides og Sezary syndrom har blitt diagnostisert, er tester gjort for å finne ut om kreftcellene har spredt seg fra huden til andre deler av kroppen.
Prosessen brukes til å finne ut om kreften har spredd seg fra huden til andre deler av kroppen kalles iscenesettelse. Den informasjon fra iscenesettelsen prosessen bestemmer stadium av sykdommen. Det er viktig å vite scenen for å planlegge behandling. Følgende fremgangsmåter kan anvendes i klargjøringsprosessen:
Bryst x-ray: Et røntgenbilde av organer og bein inne i brystet. En x-ray er en type energi stråle som kan gå gjennom kroppen og ut på film, lage et bilde av områder inne i kroppen.
CT scan (CAT scan): En prosedyre som gjør en serie med detaljerte bilder av områder inne i kroppen, for eksempel lymfeknuter, bryst, mage og bekken, tatt fra forskjellige vinkler. Bildene blir tatt opp av en datamaskin koblet til en røntgenmaskin. Et fargestoff kan injiseres i en blodåre eller svelget for å hjelpe de organer eller vev møt opp mer tydelig. Denne prosedyren kalles også computertomografi, CT, eller datastyrt aksial tomografi.
MRI (magnetic resonance imaging): En prosedyre som bruker en magnet, radiobølger, og en datamaskin for å lage en serie med detaljerte bilder av områder inne i kroppen, for eksempel lymfeknuter, bryst, mage og bekken. Denne fremgangsmåten er også kalt kjernemagnetisk resonans-imaging (NMRI).
Lymfeknute biopsi: fjerning av hele eller en del av en lymfeknute. En patolog visninger vevet under et mikroskop for å se etter kreftceller.
Det er tre måter som kreft sprer seg i kroppen.
De tre måter som kreft sprer seg i kroppen er:
Gjennom vev. Kreft invaderer omkringliggende normalt vev.
Gjennom lymfesystemet. Kreft invaderer lymfesystemet og reiser gjennom lymfeårer til andre steder i kroppen.
Gjennom blodet. Kreft invaderer årer og kapillærer og reiser gjennom blodet til andre steder i kroppen.
Når kreftceller bryte vekk fra den primære (opprinnelige) svulst og reise gjennom lymfe eller blod til andre steder i kroppen, kan en annen (sekundær) svulst dannes. Denne prosessen kalles metastasering. Den sekundære (metastatisk) tumor er den samme type kreft som den primære tumor. Hvis for eksempel brystkreft sprer seg til skjelettet, kreftcellene i bein er faktisk brystkreftceller. Sykdommen er metastatisk brystkreft, ikke benkreft.
Følgende stadier er brukt for mycosis fungoides og Sezary syndrom:
Stage I
Fase I er delt inn i scenen IA og IB trinn som følger:
Trinn IA: mindre enn 10% av hudens overflate er dekket med flekker og / eller plakk.
Trinn IB: Ti prosent eller mer av hudens overflate er dekket med flekker og / eller plakk.
Stage II
Trinn II er delt inn i scenen IIA og IIB trinn som følger:
Stage IIA: Et beløp av hudoverflaten er dekket med plaster og / eller plakk. Lymfeknuter er forstørret, men kreften ikke har spredd seg til dem.
Stage IIB: En eller flere svulster er funnet på huden. Lymfeknuter kan bli utvidet, men kreften ikke har spredd seg til dem.
Stage III
I stadium III, nesten alle av huden er rødlig og kan ha flekker, plaketter, eller svulster. Lymfeknuter kan bli utvidet, men kreften ikke har spredd seg til dem.
Stage IV
Trinn IV er delt inn i scenen IVA og IVB trinn som følger:
Stage MOMS: Det meste av huden er rødlig og et beløp av hudoverflaten er dekket med flekker, plaketter, eller svulster. Kreften har spredd seg til lymfeknuter, og lymfeknutene kan bli utvidet.
Stage IVB: Mesteparten av huden er rødlig og et beløp av hudoverflaten er dekket med flekker, plaketter, eller svulster. Kreften har spredd seg til andre organer i kroppen. Lymfeknuter kan være forstørret og kreften kan ha spredd seg til dem.
Stadier av mycosis fungoides og Sezary syndrom kan også ha en B-klassifisering.
The B-klassifisering er basert på hvor mange abnormallymphocytes er funnet i blodet.
Tilbakevend mycosis fungoides og Sezary syndrom
Recurrentmycosis fungoides og Sezary syndrom er kreft som har dukket opp igjen (kommer tilbake) etter at de har blitt behandlet. Kreften kan komme tilbake i huden eller i andre deler av kroppen.
Behandlingsalternativ oversikt
Det finnes ulike typer behandling for pasienter med mycosis fungoides og Sezary syndrom kreft.
Ulike typer behandling er tilgjengelig for pasienter med mycosis fungoides og Sezary syndrom. Noen behandlinger er standard (det nåværende behandling), og noen er under utprøving i kliniske studier. En behandling klinisk studie er en forskningsstudie ment å bidra til å forbedre nåværende behandlinger eller få informasjon om nye behandlingsmetoder for pasienter med kreft. Når kliniske studier viser at en ny behandling er bedre enn standard behandling, kan den nye behandlingen blitt standard behandling. Pasienter kan være lurt å tenke på å ta del i en klinisk studie. Noen kliniske studier er åpne bare til pasienter som ikke har startet behandling.
Fem typer standard behandling er brukt:
Fotodynamisk terapi
Fotodynamisk terapi er en kreftbehandling som bruker et medikament og en viss type av laserlys for å drepe kreftceller. Et stoff som ikke er aktiv inntil den er utsatt for lys blir injisert inn i en vene. Stoffet samler mer i kreftceller enn på normale celler. For hudkreft, er laserlys shined på huden og medikamentet blir aktiv, og dreper kreftcellene. Fotodynamisk terapi forårsaker lite skade på friskt vev. Pasienter som gjennomgår fotodynamisk terapi trenger å begrense mengden av tid brukt i sollys.
I en type av fotodynamisk terapi, kalt psoralen og ultrafiolett A (PUVA) terapi, mottar pasienten en medikament kalt psoralen, og deretter ultrafiolett stråling er rettet mot huden. I en annen type av fotodynamisk terapi, kalt ekstrakorporale photochemotherapy blir pasienten gitt stoffer og deretter enkelte blodlegemer tatt fra kroppen, satt under et spesielt ultrafiolett lys A, og satt tilbake i kroppen.
Strålebehandling
Strålebehandling er en kreftbehandling som bruker høy energi røntgenbilder eller andre former for stråling for å drepe kreftceller eller holde dem fra å vokse. Det er to typer av stråleterapi. Ekstern strålebehandling bruker en maskin utenfor kroppen for å sende stråling mot kreft. Intern strålebehandling bruker et radioaktivt stoff forseglet i nåler, frø, ledninger, eller katetre som er plassert direkte i eller i nærheten av kreft.
Noen ganger er totalt hud elektronstråle (TSEB) strålebehandling brukes til å behandle mycosis fungoides og Sezary syndrom. Dette er en type stråling behandling hvor huden over hele kroppen blir behandlet med stråler av små partikler som kalles elektroner.
Måten strålebehandling er gitt, avhenger av type og stadium av kreft som behandles.
Kjemoterapi
Kjemoterapi er en kreftbehandling som bruker medisiner for å stanse veksten av kreft celler, enten ved å drepe cellene, eller ved å stoppe dem fra å dele. Når kjemoterapi tas gjennom munnen eller injiseres i en blodåre eller muskel, stoffet inn i blodbanen og kan nå kreft celler i hele kroppen (systemisk kjemoterapi). Når kjemoterapi settes direkte inn i ryggmargen, et organ, eller kroppens hulrom som magen, stoffet i hovedsak påvirker kreftceller i disse områdene (regional kjemoterapi). Noen ganger kjemoterapi er topisk (påføres huden i en krem-eller lotion.) Måten kjemoterapi er gitt, avhenger av type og stadium av kreft som behandles.
Annen medikamentell behandling
Retinoider, er medikamenter relatert til vitamin A som kan bremse veksten av visse typer kreftceller. De retinoider kan tas gjennom munnen, eller påføres huden.
Biologisk behandling
Biologisk behandling er en behandling som benytter pasientens immunsystem for å bekjempe kreft. Stoffer laget av kroppen eller laget i et laboratorium brukes til å øke, direkte, eller gjenopprette kroppens naturlige forsvar mot kreft. Denne typen kreft behandling kalles også bioterapi eller immunterapi.
Spesifikke typer av biologisk behandling som benyttes ved behandling av mycosis fungoides og Sezary syndrom inkluderer følgende:
Monoklonalt antistoff: A kreftbehandling som anvender antistoffer som er laget i laboratoriet, fra en enkelt type av immunsystemet celle. Disse antistoffene kan identifisere stoffer på kreftceller eller normale stoffer som kan hjelpe kreftceller vokser. Antistoffene fester seg til stoffer og drepe kreftcellene, blokkere deres vekst, eller holde dem fra å spre seg. Monoklonale antistoffer er gitt ved infusjon. De kan anvendes alene eller for å bære medikamenter, toksiner eller radioaktivt materiale direkte på kreftceller.
Interferon alfa: Et stoff som forstyrrer delingen av kreftceller og kan bremse tumorvekst.
Interleukin-2: Et stoff som kan forbedre kroppens naturlige respons på infeksjon og sykdom.
Nye typer behandling er under utprøving i kliniske studier.
Dette sammendraget avsnittet beskriver behandlinger som blir undersøkt i kliniske studier. Det kan ikke nevne alle nye behandlingen som studeres. Informasjon om kliniske studier er tilgjengelig fra NCI webområde.
Høydose kjemoterapi og strålebehandling med stamcelletransplantasjon
Denne behandling er en metode for å gi høye doser kjemoterapi og strålebehandling og erstatte bloddannende celler ødelegges ved kreftbehandling. Stamceller (umodne blodlegemer) er fjernet fra benmarg eller blod fra pasienten eller en donor, og blir frosset og lagret. Etter at behandlingen er fullført, blir de lagrede stamceller tint og gitt tilbake til pasienten gjennom en infusjon. Disse reinfused stamceller vokse inn i (og gjenopprette) kroppens blodceller.
Pasienter kan være lurt å tenke på å ta del i en klinisk studie.
For noen pasienter kan ta del i en klinisk studie være den beste behandling valget. Kliniske forsøk er en del av kreftforskning prosessen. Kliniske studier er gjort for å finne ut om nye kreft behandlinger er trygge og effektive eller bedre enn standard behandling.
Mange av dagens standard behandling for kreft er basert på tidligere kliniske studier. Pasienter som tar del i en klinisk studie kan få standard behandling eller være blant de første til å motta en ny behandling.
Pasienter som deltar i kliniske studier også bidra til å forbedre måten kreft vil bli behandlet i fremtiden. Selv når kliniske studier ikke fører til effektive nye behandlinger, de ofte svare på viktige spørsmål og bidra til å flytte forskningen framover.
Pasienter kan gå inn kliniske studier før, under eller etter start sin kreftbehandling.
Noen kliniske studier kun omfatter pasienter som ennå ikke har fått behandling. Andre studier teste behandlinger for pasienter med kreft har ikke blitt bedre. Det finnes også kliniske forsøk som tester nye måter å stoppe kreft fra tilbakevendende (kommer tilbake) eller redusere bivirkningene av kreftbehandling.
Kliniske studier foregår i mange deler av landet. Se behandlingstilbud delen som følger etter koblinger til nåværende behandling kliniske studier. Disse har blitt hentet fra NCI kliniske studier database.
Oppfølgings tester kan være nødvendig.
Noen av testene som ble gjort for å diagnostisere kreft eller å finne ut av stadium av kreft kan gjentas. Noen tester vil bli gjentatt for å se hvor godt behandlingen virker. Vedtak om å fortsette, endre eller stoppe behandlingen kan være basert på resultatene av disse testene. Dette kalles re-oppsetningen.
Noen av de tester som vil fortsette å bli gjort fra tid til annen etter at behandlingen er avsluttet. Resultatene av disse testene kan vise om sykdommen din er endret eller hvis kreften har dukket opp igjen (kommer tilbake). Disse testene blir noen ganger kalt oppfølging tester eller check-ups.
Behandlingstilbud fra stage
En link til en liste over aktuelle kliniske studier er inkludert for hver behandling delen. For enkelte typer eller stadier av kreft, kan det ikke være noen studier er oppført. Sjekk med legen din for kliniske studier som ikke er oppført her, men kan være riktig for deg.
Stage jeg mycosis fungoides og Sezary syndrom
Behandling av stadium I mykose fungoides og Sezary syndrom kan omfatte følgende:
PUVA behandling med eller uten interferon alfa.
Strålebehandling til en enkelt hud lesjon eller alle huden på legemet (TSEB).
Strålebehandling mot hudlesjoner, som palliativ terapi for å redusere størrelsen på svulsten eller lindre symptomer og bedre livskvalitet.
Aktuelt kjemoterapi.
Interferon alfa med eller uten aktuell kjemoterapi.
Retinoidbehandling.
Systemisk kjemoterapi..
Sjekk for amerikanske kliniske studier fra NCI PDQ Cancer Clinical Trials Registry som er nå imot pasienter med stadium I mykose fungoides / Sezary syndrom. For mer spesifikke resultater, avgrense søket ved hjelp av andre søkefunksjoner, for eksempel plasseringen av rettssaken, den type behandling, eller navnet på stoffet. Generell informasjon om kliniske studier er tilgjengelig fra NCI webområde.
Stage II mycosis fungoides og Sezary syndrom
Behandling av stadium II mycosis fungoides og Sezary syndrom er palliativ og kan omfatte følgende:
PUVA behandling med eller uten interferon alfa.
Strålebehandling til alle huden på legemet (TSEB).
Strålebehandling mot hudlesjoner, for å redusere størrelsen på svulsten eller lindre symptomer og bedre livskvalitet.
Aktuelt kjemoterapi.
Interferon alfa med eller uten aktuell kjemoterapi.
Retinoidbehandling.
Systemisk kjemoterapi.
Sjekk for amerikanske kliniske studier fra NCI PDQ Cancer Clinical Trials Registry som er nå imot pasienter med stadium II mycosis fungoides / Sezary syndrom. For mer spesifikke resultater, avgrense søket ved hjelp av andre søkefunksjoner, for eksempel plasseringen av rettssaken, den type behandling, eller navnet på stoffet. Generell informasjon om kliniske studier er tilgjengelig fra NCI webområde.
Stage III mycosis fungoides og Sezary syndrom
Behandling av stadium III mycosis fungoides og Sezary syndrom er palliativ og kan omfatte følgende:
PUVA behandling med eller uten systemisk kjemoterapi.
PUVA behandling med eller uten interferon alfa.
Ekstrakorporal photochemotherapy.
Strålebehandling til alle huden på legemet (TSEB).
Strålebehandling mot hudlesjoner, for å redusere størrelsen på svulsten eller lindre symptomer og bedre livskvalitet.
Systemisk kjemoterapi med et eller flere stoffer, med eller uten topisk kjemoterapi.
Aktuelt kjemoterapi.
Biologic therapy (interferon alfa eller interleukin-2) med og uten topisk kjemoterapi.
Retinoidbehandling.
Sjekk for amerikanske kliniske studier fra NCI PDQ Cancer Clinical Trials Registry som er nå imot pasienter med stadium III mycosis fungoides / Sezary syndrom. For mer spesifikke resultater, avgrense søket ved hjelp av andre søkefunksjoner, for eksempel plasseringen av rettssaken, den type behandling, eller navnet på stoffet. Generell informasjon om kliniske studier er tilgjengelig fra NCI webområde.
Stage IV mycosis fungoides og Sezary syndrom
Behandling av stadium IV mycosis fungoides og Sezary syndrom er palliativ og kan omfatte følgende:
PUVA behandling med eller uten systemisk kjemoterapi.
PUVA behandling med eller uten interferon alfa.
Ekstrakorporal photochemotherapy med eller uten strålebehandling mot all huden på kroppen (TSEB).
Strålebehandling til alle huden på kroppen, med eller uten systemisk kjemoterapi.
Strålebehandling mot hudskader.
Systemisk kjemoterapi med et eller flere medikamenter.
Biologic therapy (interferon alfa eller interleukin-2) med og uten topisk kjemoterapi.
Aktuelt kjemoterapi.
Monoklonalt antistoff terapi.
Retinoidbehandling.
Sjekk for amerikanske kliniske studier fra NCI PDQ Cancer Clinical Trials Registry som er nå imot pasienter med stadium IV mycosis fungoides / Sezary syndrom. For mer spesifikke resultater, avgrense søket ved hjelp av andre søkefunksjoner, for eksempel plasseringen av rettssaken, den type behandling, eller navnet på stoffet. Generell informasjon om kliniske studier er tilgjengelig fra NCI webområde.
Behandlingstilbud for tilbakevendende mycosis fungoides og Sezary syndrom
Behandling av recurrentmycosis fungoides og Sezary syndrom kan omfatte følgende:
Strålebehandling mot hudlesjoner eller all huden på kroppen (TSEB).
PUVA-behandling.
Aktuelt kjemoterapi.
En klinisk studie av PUVA behandling med interferon alfa.
En klinisk studie av ekstrakorporal photochemotherapy.
En klinisk studie av radiolabeledmonoclonal antistoff terapi.
En klinisk studie av interleukin-2.
En klinisk studie av retinoidbehandling.
En klinisk studie av kjemoterapi.
En klinisk studie av høydose cellegift med stamcelletransplantasjon.
Sjekk for amerikanske kliniske studier fra NCI PDQ Cancer Clinical Trials Registry som er nå imot pasienter med tilbakevendende mycosis fungoides / Sezary syndrom. For mer spesifikke resultater, avgrense søket ved hjelp av andre søkefunksjoner, for eksempel plasseringen av rettssaken, den type behandling, eller navnet på stoffet. Generell informasjon om kliniske studier er tilgjengelig fra NCI webområde.
Hvis du vil vite mer om mycosis fungoides og Sezary syndrom
For mer informasjon fra National Cancer Institute om mycosis fungoides og Sezary syndrom, kan du se følgende:
Biologiske Terapi for Cancer: Spørsmål og svar
Fotodynamisk terapi for Cancer: Spørsmål og svar
For generell informasjon kreft og andre ressurser fra National Cancer Institute, se følgende:
Hva du trenger å vite om ™ Cancer - En oversikt
Forstå Cancer Series: Cancer
Iscenesettelse: Spørsmål og svar
Kjemoterapi og Du: Støtte for mennesker med kreft
Radiation Therapy and You: Støtte for mennesker med kreft
Coping med kreft: Støttende og Palliativ Care
Kreft Library
Informasjon etter overlevende / omsorgspersoner / Advocates
Få mer informasjon fra NCI
Ring 1-800-4-kreft
For mer informasjon, kan innbyggere i USA kaller National Cancer Institute (NCI) Cancer Information Service gratis ved 1-800-4-kreft (1-800-422-6237) Mandag til fredag 09:00-04:30 pm En trenet Cancer Information Specialist er tilgjengelig for å svare på dine spørsmål.
Chat online
Den NCI har Livehelp ® online chat-tjenesten gir Internett-brukere muligheten til å chatte på nettet med en Information Specialist. Tjenesten er tilgjengelig 09:00-11:00 Eastern tid, mandag til fredag. Informasjon Spesialister kan hjelpe Internett-brukere å finne informasjon om NCI nettsteder og svare på spørsmål om kreft.
Skriv til oss
For mer informasjon fra NCI, kan du skrive til denne adressen:
NCI Public Forespørsler Besøks
Suite 3036A
6116 direktør Boulevard, MSC8322
Bethesda, MD 20892-8322
Søk NCI nettsted
NCI nettsted gir online tilgang til informasjon om kreft, kliniske studier, og andre nettsteder og organisasjoner som tilbyr støtte og ressurser for kreftpasienter og deres familier. For et raskt søk, bruk søkeboksen øverst til høyre på hver webside. Resultatene for et bredt spekter av søkeord vil inneholde en liste over "beste spill", redaksjonelt utvalgte websider som er tettest knyttet til søkeordet angitt.
Det finnes også mange andre steder for å få materialer og informasjon om kreftbehandling og tjenester. Sykehusene i området kan ha informasjon om lokale og regionale etater som har informasjon om økonomi, får til og fra behandling, som får omsorg hjemme, og håndtere problemer knyttet til kreftbehandling.
Finn publikasjoner
NCI har hefter og andre materialer for pasienter, helsepersonell og allmennheten. Disse publikasjonene diskutere typer kreft, metoder for kreftbehandling, coping med kreft, og kliniske studier. Noen publikasjoner gir informasjon om tester for kreft, kreft årsaker og forebygging, kreft statistikk, og NCI forskningsaktiviteter. NCI materiale på disse og andre temaer kan bestilles elektronisk eller skrives ut direkte fra NCI Publikasjoner Locator. Disse materialene kan også bestilles på telefon fra Kreft Information Service gratis ved 1-800-4-kreft (1-800-422-6237).
Endringer i denne oppsummeringen (05/06/2008)
De PDQcancer informasjon oppsummeringer gjennomgås regelmessig og oppdateres etter hvert som ny informasjon blir tilgjengelig. Denne delen beskriver de siste endringene gjort i denne oppsummeringen fra den dato ovenfor.
Flere forbedringer har blitt avgitt til dette sammendraget til bedre forklare visse medisinske begreper og å hjelpe leserne å finne informasjon om kliniske studier. Følgende endringer er gjort:
Tall som beskriver måten kreft sprer seg i kroppen ble tilsatt til Stadier delen.
Informasjon om pasienter som deltar i kliniske studier og om oppfølgingsprøver ble lagt til behandlingsalternativ Oversikt.
Lenker til pågående kliniske studier er oppført i NCI PDQ Cancer Clinical Trials registeret ble lagt til behandlingstilbud delen.
En ny seksjon som heter "å lære mer" ble lagt. Den inneholder lenker til mer informasjon om denne type kreft, og om kreft generelt.
Den "Få mer informasjon fra NCI"-delen (opprinnelig kalt "for å lære mer") ble revidert.
Om PDQ
PDQ er et omfattende kreft database tilgjengelig på NCI nettsted.
PDQ er National Cancer Institute (NCI) omfattende kreft informasjonsdatabase. Mesteparten av informasjonen i PDQ er tilgjengelig online på NCI webområde. PDQ er ment som en service av NCI. NCI er en del av National Institutes of Health, den føderale regjeringens midtpunkt for biomedisinsk forskning.
PDQ inneholder kreft informasjon oppsummeringer.
PDQ Databasen inneholder sammendrag av den nyeste publiserte informasjon om kreft forebygging, avdekking, genetikk, behandling, støttebehandling, og komplementær og alternativ medisin. De fleste oppsummeringer er tilgjengelig i to versjoner. De helsemessige profesjonelle versjonene gi detaljert informasjon skrevet i teknisk språk. Pasienten versjonene blir skrevet i lett å forstå, nontechnical språk. Begge versjonene gi oppdatert og nøyaktig kreft informasjon.
PDQ kreft informasjon oppsummeringer er utviklet av kreft eksperter og gjennomgås regelmessig.
Redaksjoner består av eksperter innen onkologi og beslektede spesialiteter er ansvarlig for skriving og vedlikehold av kreft informasjon oppsummeringer. Sammendragene blir gjennomgått regelmessig og endringer som ny informasjon blir tilgjengelig. Datoen på hver sammendrag ("Date Sist endret") angir tidspunktet for den siste endringen.
PDQ inneholder også informasjon om kliniske studier.
En klinisk studie er en studie for å besvare et vitenskapelig spørsmål, for eksempel om en behandling er bedre enn en annen. Trials er basert på tidligere studier og hva som har blitt lært i laboratoriet. Hver prøve svarer visse vitenskapelige spørsmål for å finne nye og bedre måter å hjelpe kreftpasienter. Under behandling kliniske studier, er informasjon samlet inn om effekten av en ny behandling, og hvor godt det fungerer. Hvis en klinisk studie viser at en ny behandling er bedre enn ett tiden blir brukt, kan den nye behandlingen blitt "standard." Pasienter kan være lurt å tenke på å ta del i en klinisk studie. Noen kliniske studier er åpne bare til pasienter som ikke har startet behandling.
Oppføringer av kliniske studier er inkludert i PDQ og er tilgjengelig online på NCI webområde. Beskrivelser av forsøkene er tilgjengelige i helsepersonell og pasient versjoner. Mange kreft leger som deltar i kliniske studier er også oppført i PDQ. For mer informasjon, ring Kreft Information Service 1-800-4-kreft (1-800-422-6237).

