(Typer av fedmeoperasjoner som involverer gastric bypass til en viss grad inkluderer: Roux-en-Y gastrisk bypass [RYGBP], biliopancreatic avledning [BPD], biliopancreatic avledning og duodenal switch, [BPD-DS])
Oversikt prosedyre
Hva er gastrisk bypass kirurgi?
Gastrisk bypasskirurgi, en type fedmekirurgi (vekttap kirurgi), er en fremgangsmåte som endrer prosessen med fordøyelsen. Fedmekirurgi er det eneste alternativet i dag som effektivt behandler sykelig fedme i mennesker for hvem mer konservative tiltak som kosthold, mosjon og medisinering har ikke vært effektive.
Fedmekirurgi fungerer i en av tre måter:
Restriksjons, eller å begrense mengden av matinntak ved å redusere størrelsen av magesekken
Malabsorpsjon, eller begrense absorpsjon av næringsmidler i tarmkanalen med "omgå" en del av tynntarmen i varierende grad
Kombinasjon av både begrensning og malabsorpsjon
For tiden i USA, fem typer av fedmeoperasjoner blir vanligvis brukt til å skaffe videre vekttap. De rent restriktive bariatric surgeries kalles gastric banding eller mage stifting. Den biliopancreatic avledning med eller uten duodenal switch (BPD-DS) er hovedsakelig en malabsorbtiv fedmekirurgi. Gastric bypass kirurgi er en kombinasjon av både begrensning og malabsorpsjon.
Typer av fedmeoperasjoner som involverer gastric bypass til en viss grad omfatte:
Roux-en-Y gastrisk bypass (RYGBP). Roux-en-Y gastrisk bypass er den hyppigst utførte fedme prosedyre. Det fungerer ved å kombinere både restriktive og malabsorptive elementer. Det begrensende element kan oppnås ved stifting i magesekken i to seksjoner. Den øverste delen blir en liten pose som fungerer som den "nye" magen. Den lille størrelsen på dette nydannede magen er så redusert at det "begrenser" eller begrenser mengden av matinntaket. Det gir også en følelse av fylde og tilfredshet med mindre porsjoner av mat. Den nedre delen av magen ikke lenger mottar, lagrer, og blander mat, men er fortsatt funksjonell ved å fortsette å utskille fordøyelsesenzymer juice.
Den malabsorptive element i mage-bypass oppnås ved kirurgisk å dividere tynntarmen i et bestemt område. Når delt, er den nedre del av tarmen (jejunum) trukket opp for å koble direkte til den lille posen eller "nye" mage. Den andre enden av denne delt tarmen er kirurgisk sydd på et bestemt punkt lenger nede i tynntarmen. Formen av tarmen nå noe ligner en "Y." Som et resultat, når maten er spist, går den inn i den "nye" mage, reiser deretter inn i jejunum, først "hopper" den øvre del av tarmen. Effekten av å omgå den øvre del av tarmen reduserer mengden av energi og næringsstoffer som er absorbert inn i kroppen. Denne operasjonen kan resultere i to tredjedeler av overflødig vekttap i løpet av to år. På grunn av malabsorpsjon, dette øker faren for ernæringsmessige mangler. Derfor, etter operasjonen, vil det være viktig å følge legens retningslinjer for ernæringstilskudd. Den Roux-en-Y gastrisk bypass kan utføres med en laparoscope i stedet for gjennom et åpent innsnitt hos noen pasienter. Denne fremgangsmåten anvender flere små snitt og tre eller flere laparoscopes-små tynne rør med videokameraer festet-til å visual innsiden av magen i løpet av operasjonen. Kirurgen utfører operasjonen mens du ser på en TV-skjerm. Personer med en Body Mass Index (BMI) på 60 eller mer, eller de som allerede har hatt noen form for abdominal kirurgi er vanligvis ikke ansett for denne teknikken. En laparoskopisk metode tillater legen å lage en serie med mye mindre snitt. Laparoskopisk gastrisk bypass reduserer vanligvis den liggetid, mengden av arrdannelse, og resulterer i raskere utvinning enn et åpent prosedyre.
Biliopancreatic avledning (BPD). Et biliopancreatic avledning er primært malabsorbtiv, og er en mer komplisert prosedyre enn Roux-en-Y gastrisk bypass. I denne fremgangsmåten en del av det nedre magesekken er fjernet. Den del av magesekken som er igjen er koblet direkte til den siste delen av tynntarmen (jejunum). Når maten er fordøyd, det fullstendig forbigår en større del av tynntarmen enn i Roux-en-Y gastrisk bypass. Denne operasjon kan føre til en større grad av malabsorpsjon enn Roux-en-Y, noe som resulterer i større ernæringsmangler. Det er ikke så ofte utføres.
En variasjon av biliopancreatic avledning er en prosedyre kalt tolvfingerbryteren (BPD-DS). Denne tilpasningen beholder en del av magesekken som inneholder ventilen som styrer frigivelse av mat inn i tynntarmen. Dette bidrar til å hindre "dumping-syndrom", som kan resultere i oppkast eller diaré. En liten del av det øvre tarmen (tolvfingertarmen) blir også beholdt.
Hva er de ulike delene av fordøyelsessystemet? 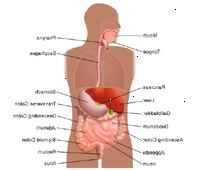
Fordøyelse er den prosessen der mat og væske er brutt ned i mindre deler, slik at kroppen kan bruke dem til å bygge og ernære celler. Fordøyelse begynner i munnen, hvor mat-og væske er tatt inn, og fullføres i tynntarmen. Fordøyelseskanalen er en serie av hule organer forbundet på en lang, vrir røret fra munn til anus.
Magen er der de tre mekaniske oppgaver med lagring, miksing, og tømming skje. Normalt er dette hva som skjer:
Først lagres magen den svelges mat og væske, noe som krever at muskelen i den øvre delen av magen for å slappe og akseptere store mengder svelget materiale.
For det andre, den nedre del av magesekken blander seg mat, flytende og fordøyelsessafter produsert av magen av muskelarbeid.
For det tredje, tømmer magen innholdet i tynntarmen.
Maten blir så fordøyet i tynntarmen og oppløst av saft fra bukspyttkjertel, lever og tarm, og innholdet i tarmen blir blandet og presset forover for å tillate ytterligere fordøyelsen.
Malabsorptive prosedyrer endre denne prosess på forskjellige måter avhengig av typen av prosedyre.
Grunner for prosedyren
Fedmekirurgi er utført fordi det er i dag den beste behandlingsalternativ for å produsere varig vekttap hos overvektige pasienter hvor nonsurgical metoder for vekttap har ikke vært effektive.
Potensielle kandidater for fedmekirurgi er:
Personer med en kroppsmasseindeks (BMI) større enn 40
Menn som er 100 pounds over sin ideelle kroppsvekt eller kvinner som er 80 pounds over sin ideelle kroppsvekt
Personer med en BMI på 35 eller flere som har en annen sykdom som fedme-relaterte type 2 diabetes, søvnapné, eller hjertesykdom
Fordi kirurgi kan ha alvorlige bivirkninger, må de langsiktige helsemessige fordeler bli vurdert og funnet større enn risikoen. Til tross for det faktum at enkelte kirurgiske teknikker kan gjøres laparoskopisk med redusert risiko, er all fedme operasjon anses å være en stor operasjon.
Selv om ikke alle risikoer med hver prosedyre er fullstendig kjent, betyr fedmekirurgi hjelpe mange mennesker til å redusere eller eliminere noen helserelaterte fedme problemer. Det kan bidra til å:
Lavere blod sukker
Lavere blodtrykk
Redusere eller eliminere søvnapné
Reduser arbeidsbelastningen på hjertet
Lavere kolesterol nivåer
Kirurgi for vekttap er ikke en universell kur, men disse prosedyrene kan være svært effektiv i folk som er motivert etter operasjonen for å følge legens retningslinjer for ernæring og mosjon, og å ta kosttilskudd.
Det kan være andre grunner til din lege for å anbefale en gastric bypass prosedyre.
Risikoen ved prosedyren
Som med en hvilken som helst kirurgisk prosedyre, kan det oppstå komplikasjoner. Noen mulige komplikasjoner inkluderer, men er ikke begrenset til, følgende:
Infeksjon
Blodpropp
Lungebetennelse
Blødning sår
Utvikling av gallestein
Gastrointestinal blødning
Med Roux-en-Y gastrisk bypass prosedyre, og spesielt biliopancreatic avledning prosedyre, kan malabsorptive symptomene være mer alvorlig med en økt risiko for anemi og tap av fettløselige vitaminer (vitamin A, D, E og K). Tilstrekkelige mengder av jern, kalsium og vitamin B 12 ikke kan bli absorbert. Dette kan føre til metabolsk beinsykdom og osteoporose.
Stomal stenose oppstår når det er en innsnevring (tiltrekking) av åpningen mellom magen og tarmen etter en Roux-en-Y-prosedyre. Når dette skjer, oppkast etter å ha spist og noen ganger etter å ha drukket kan forekomme. Stomal stenose kan behandles lett, men må behandles øyeblikkelig.
"Dumping syndrom" er også mer sannsynlig å skje med disse prosedyrene fordi maten i magen beveger seg til tarmene raskt. Symptomene inkluderer kvalme, svette, besvimelse, ørhet, takykardi, palpitasjoner, ønske om å legge seg ned, tap av konsentrasjon, svakhet, og / eller diaré. Nesten 85 prosent av pasientene som har gastric bypass kirurgi vil oppleve dette syndromet etter inngrepet.
Det er fare for at ytterligere operasjon kan bli nødvendig på grunn av komplikasjoner som gallesten.
En av de mest alvorlige komplikasjoner av mage-bypass er en mage lekkasje som kan føre til peritonitt å utvikle seg. Peritonitt er en betennelse i bukhinnen, den glatte hinnen som kler hulrommet i magen.
Det kan være andre risikoer, avhengig av dine spesifikke medisinsk sykdom. Sørg for å diskutere eventuelle bekymringer med din lege før prosedyren.
Før prosedyren:
Legen din vil forklare prosedyren til deg og gi deg muligheten til å stille eventuelle spørsmål du måtte ha om prosedyren.
Du vil bli bedt om å signere en samtykkeerklæring som gir din lege tillatelse til å utføre inngrepet. Les skjema nøye og still spørsmål hvis noe er uklart.
I tillegg til en komplett medisinsk historie, kan din lege utføre en fullstendig fysisk undersøkelse for å sikre at du er i god helse før under prosedyren. Du kan gjennomgå blodprøver eller andre diagnostiske tester.
Du vil bli bedt om å faste i åtte timer før prosedyren, som regel etter midnatt.
Hvis du er gravid eller mistenker at du er gravid, bør du melde fra til din lege.
Informer din lege hvis du er følsom for eller er allergisk mot noen medikamenter, latex, jod, tape, eller bedøvende midler (lokale og generelle).
Informer din lege av alle medisiner (reseptbelagte og over-the-counter) og urte kosttilskudd som du tar.
Informer legen din hvis du har en historie med blødningsforstyrrelser eller hvis du tar noen antikoagulasjonsbehandling (blodfortynnende) medisiner, aspirin, ibuprofen, Naprosyn, eller andre medikamenter som påvirker blodlevring. Det kan være nødvendig for deg å stoppe noen av disse medikamentene før prosedyren.
Du kan bli bedt om å begynne å trene og endre kostholdet ditt flere uker før operasjonen.
Hvis du er kvinne i fruktbar alder, kan du få prevensjon rådgivning, slik at du ikke blir gravid i ditt første år etter operasjonen på grunn av risikoen for fosteret fra raske vekttap.
Du kan få en beroligende før prosedyren for å hjelpe deg å slappe av.
Området rundt operasjonsstedet kan være barbert.
Basert på din medisinske sykdom, kan din lege be andre spesifikke forberedelser.
Under prosedyren
Gastric bypass kirurgi krever et opphold på sykehuset. Prosedyrer kan variere avhengig av hvilken type prosedyre utføres og legens praksis.
Gastric bypass er vanligvis utføres mens du sover under generell anestesi.
Vanligvis følger gastric bypass kirurgi denne prosessen:
Du vil bli bedt om å fjerne klær og vil bli gitt en kjole å bære.
En intravenøs (IV) linjen vil bli startet i armen eller hånden.
Du vil bli plassert liggende på ryggen på operasjonsbordet.
En urinkateter kan settes inn i blæren.
Den anestesilege vil kontinuerlig overvåke din puls, blodtrykk, pust, og blod oksygen nivå under operasjonen.
Huden over kirurgiske området vil bli renset med en antiseptisk løsning.
For et åpent prosedyren, vil legen få et enkelt stort innsnitt i mageområdet. For en laparoskopisk prosedyre, vil en rekke små snitt gjøres på magen. Karbondioksid gass blir ført inn i magen til en økning av bukhulen, slik at mage-og andre konstruksjoner kan lett visualisert med laparoscope.
For et åpent prosedyren, vil bukmusklene bli separert og bukhulen blir åpnet. For en laparoskopisk prosedyre, vil legen sette laparoscope og andre små instrumenter.
For en Roux-en-Y gastrisk bypass, legen vil stifte magen øverst for å skape en ny liten veske for en mage. Resten av magesekken vil bli separert fra den nye pose og avstengt av stiftene, men vil den resterende magen fortsette å produsere fordøyelsessafter som vil bli brukt i fordøyelsen. En del av tynntarmen blir formet som en "Y" og som er koblet til posen.
For en biliopancreatic avledning, vil en stor del av det nedre magesekken tas ut. Den lille del av magesekken som er igjen blir deretter koplet direkte til den siste delen av tynntarmen. For duodenal omkobling, vil legen beholde mer av magen, herunder ventilen som styrer frigivelse av mat inn i tynntarmen. En liten del av tolvfingertarmen blir også bevart.
En renne kan være anordnet i snittstedet for å fjerne væske.
Snittet vil bli lukket med sting eller kirurgiske stifter.
En steril bandasje / dressing vil bli brukt.
Etter inngrepet
På sykehuset
Etter inngrepet vil du bli tatt til postoperativ avdeling for observasjon. Når blodtrykk, puls, og pust er stabile og du er våken, vil du bli tatt til sykehus rom. Vekttap kirurgi krever vanligvis en in-sykehus opphold på flere dager.
Du kan få smertestillende medikamenter etter behov, enten av en sykepleier eller ved å administrere det selv gjennom en enhet som er koblet til din intravenøs linje.
Du vil bli oppfordret til å flytte rundt som tolerert mens du er i seng, og deretter å komme seg ut av sengen og gå rundt som din styrke blir bedre. Dette er svært viktig, ettersom det bidrar til å hindre dannelsen av blodpropper.
I begynnelsen vil du motta væske gjennom en IV. Etter en dag eller to vil du bli gitt væske, for eksempel buljong eller klar juice, å drikke. Som du er i stand til å tolerere væske, vil du bli gitt tykkere væsker, som pudding, melk eller fløte suppe, etterfulgt av mat som du ikke trenger å tygge, for eksempel varme frokostblandinger eller most mat. Legen din vil instruere deg om hvor lenge å spise most mat etter operasjonen. Av en måned etter inngrepet, kan du være å spise fast føde.
Du vil bli instruert om å ta kosttilskudd for å erstatte de næringsstoffene tapt på grunn av gjenoppbyggingen av fordøyelseskanalen.
Før du blir utskrevet fra sykehuset, vil det legges til rette for en oppfølging besøk med legen din.
Hjemme
Når du er hjemme, vil det være viktig å holde den kirurgiske området rent og tørt. Legen din vil gi deg spesifikke bading instruksjoner. Sting eller kirurgiske stifter vil bli fjernet i løpet av en oppfølging besøk.
Snittet og magemusklene kan verke, spesielt med dyp pusting, hoste, og anstrengelse. Ta en smertestillende for ømhet som anbefalt av legen din. Aspirin eller visse andre smertestillende medikamenter kan øke sjansen for blødning. Pass på å ta kun anbefalte medisiner.
Du bør fortsette pusteøvelsene som brukes på sykehuset.
Du bør gradvis øke din fysiske aktivitet som tolereres. Det kan ta flere uker å gå tilbake til dine tidligere nivåer av utholdenhet.
Du kan bli bedt om å unngå å løfte tunge ting i flere måneder for å forhindre belastning på magemusklene og kirurgiske inngrep.
Vekttap kirurgi kan være følelsesmessig vanskelig fordi du vil være å justere til nye kostvaner og en kropp i endringsprosessen. Du kan føle deg spesielt trøtt i løpet av den første måneden etter operasjonen. Trening og delta i en støttegruppe kan være nyttig på dette tidspunktet.
Informer din lege for å rapportere noe av det følgende:
Feber og / eller frysninger
Rødhet, hevelse, eller blødning eller annen drenering fra snittet nettstedet
Økt smerte rundt snittet området
Etter gastrisk bypass kirurgi, kan legen din gi deg ekstra eller alternative instruksjoner, avhengig av din situasjon.
Online ressurser
Innholdet forutsatt her er kun til informasjon, og var ikke laget for å diagnostisere eller behandle en helseproblem eller sykdom, eller erstatte profesjonell medisinsk råd du får fra legen din. Ta kontakt med din lege med spørsmål eller bekymringer du måtte ha angående din sykdom.
Denne siden inneholder lenker til andre nettsteder med informasjon om denne prosedyren og relaterte helse sykdommer. Vi håper du finner disse sidene nyttige, men husk vi kontrollerer ikke eller godkjenner den informasjon som presenteres på disse nettstedene, og heller ikke disse nettstedene gir sin tilslutning til informasjonen som finnes her.
European Society of bariatric leger
European Society for metabolske og fedmekirurgi
National Institute of Diabetes og Digestive og nyre sykdommer (NIDDK)
