Artikler om høyt kolesterol har bleknet til en lav summing i 2009 som andre helse-emner fange overskriftene. Men kolesterolet og dens rolle i hjertesykdommer og hjerneslag fortsatt kommandoen oppmerksomhet i medisinske kretser. Til tross for en nedgang i antall dødsfall av hjerteinfarkt, dreper fortsatt hjerte-og karsykdommer flere mennesker enn alle kreftformer samlet og er nr. 1 årsak til død og uførhet i Europa. En av seks personer i alderen 20 or older har høy kolesterol og står til økt risiko for hjertesykdom på grunn av det. Det er dårlige nyheter.
Den gode nyheten er at trusselen om hjerte-og karsykdommer kan bli delt i to av en kombinasjon av effektive folkehelsearbeidet og enkelte tiltak for å redusere de store risikofaktorer, som høyt kolesterol og type 2 diabetes.
Sunne kosten valg og regelmessig mosjon er blant de mest effektive våpen i kampen mot høyt kolesterol. Så er kolesterolsenkende legemidler kjent som statiner, som mange tar for å holde kolesterolet i sjakk. Men statiner er ikke en magisk kule. De jobber ikke for alle, og noen mennesker kan ikke tolerere dem. Andre mennesker har hjerteinfarkt selv om de tar medisiner.
I 2009, jakten på alternative, genetiske, og supplerende terapier er i full gang, og vil fortsette å drive behandling i årene fremover. I mellomtiden, det er ressurser du kan bruke til å finne ut om kolesterolnivået er i en sunn rekkevidde, og hva du kan gjøre hvis de ikke er. The National Cholesterol Education Program (NCEP) retningslinjer (se "Kolesterol i kroppen") er et godt sted å begynne. Så er denne rapporten.
På disse sidene finner du informasjon om hva kolesterolnivået bør være, og de beste måtene å få dem i tråd med 2009-standarder. Du vil lære om kolesterol tester som går langt utover standard lipid sjekk, vitenskapelige funn på Vytorin, Zetia, og andre medisiner, pluss informasjon om behandlinger basert på den nyeste 2009 vitenskapelige bevis. Høyt kolesterol er en risikofaktor du kan gjøre noe med. Denne rapporten kan hjelpe deg å beskytte din helse og ta informerte beslutninger om hva de skal gjøre og hvordan du gjør det.
Kolesterol i kroppen
Kolesterol tilhører klassen av forbindelser kjent som lipider eller fett. Hvis du holdt en unse av kolesterol i hånden, ville du se en hvitaktig-gul voksaktig pulver som ligner veldig fine avskraping fra et stearinlys. For mennesker og andre dyr, kolesterol og andre lipider er nødvendig som lys og luft. Kroppen vår trenger dem til å overleve. Kolesterol er den viktigste komponenten i cellemembraner og strukturer, en slags byggestein for kroppens vev. Enkelte kjertler bruke den til å produsere kortikosteroider og hormoner, blant annet testosteron og østrogen. Det hjelper leveren gjør gallesyrene vi trenger for å fordøye og absorbere fett, og det er en viktig forløper til vitamin D.
Faktisk er kolesterol så viktig, kroppen din gjør omtrent 75% av det på egen hånd. Du gir resten fra maten du spiser. Ernæringseksperter bruker ordene "kosten kolesterol" for å skille den typen du forbruker fra den type kroppen din produserer. Hvis du er en voksen person som spiser bare 200 til 300 milligram (mg) av kolesterol i døgnet (en eggeplomme har ca 200 mg), vil kroppen din gjøre ytterligere 800 mg om dagen, for det meste i leveren og noen i i tarmen. Så selv om du var i stand til å eliminere hver liten bit av kolesterol fra kosten, vil leveren gjøre nok til å dekke kroppens behov, montering det fra slike råvarer som fett, sukker eller proteiner.
Alle disse burgere
Hva går i ikke alt kommer ut. År med å spise fet mat som høy-fett kjøtt, oster og bakverk linje blodårene dine med kolesterol-laden plakett - en hjerteinfarkt eller hjerneslag venter på å skje. |
HDL, LDL, og andre lipidpartikler
Blodet leverer en konstant tilførsel av kolesterol og andre lipider til celler i hele kroppen din. Denne prosessen er ikke enkel. Lipider og blod er som olje og vann, de hører ikke sammen. Hvis leveren eller tarmen rett og slett dumpet lipider i blodet, ville de størkne inn ubrukelige klatter.
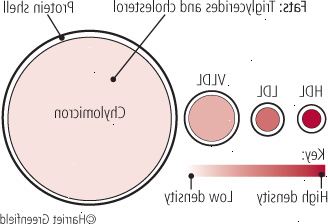
For å komme rundt dette problemet, pakker kroppen fett til ørsmå protein-dekket partikler som blander lett med blodstrømmen (se figur 1). Disse ørsmå partikler, kalt lipoproteiner ("lipid" pluss "protein"), transport kolesterol og triglyserider, to forbindelser avgjørende for cellestrukturen, i hele kroppen din.
Lipoproteiner - som kommer i en rekke typer, størrelser og former - utføre en rekke funksjoner. En meget stor partikkel kalt en chylomikron bærer hovedsakelig triglyserider (TG), eller fett. Veldig-low-density lipoprotein (VLDL) partikler forsynings frie fettsyrer til vev og også transport fett. VLDL lipoproteiner slå inn low-density lipoprotein (LDL), kilden til "dårlig" kolesterol i blodet ditt. Chylomicrons, VLDL og LDL alle bærer protein apolipoprotein B (apoB). To andre apolipoproteins, kalt apoA1 og apoA2, reise med HDL, det "gode" kolesterolet. Noen ganger de er brukt som surrogat tiltak av HDL nivå.
Som navnene antyder, de forskjellige typer lipoproteiner har forskjellige tettheter. Chylomicrons er de største og minst tette; HDL partikler, den minste og mest tett. Jo høyere forholdet av fett til protein, jo lavere lipoprotein partikkeltetthet - det vil si mer fett lavere tetthet. Hver type partikkel omfatter et spekter av lipoproteiner som varierer i tetthet og relative mengder av lipid og protein.
Tallet du får fra din kolesterol test, kalles "total" kolesterolet, måler kolesterolet i alle de ulike partiklene sammen. Det er viktig å merke seg at det totale kolesterolnivået omfatter både de "dårlige" LDL-partikler som leverer kolesterol til vev som blodåreveggen, samt de "gode" HDL partikler som fjerner det og returnere det til leveren for utskillelse. Siden de fleste mennesker bærer ca 70% av deres totale kolesterol i LDL-partikler, er det totale kolesterol test en ganske god prediktor for koronarsykdom. Men andre folk bære mer kolesterol i HDL partikler. For dem det totale tallet er ikke så meningsfylt. Generelt, må du vite hvor mye av ditt kolesterol er HDL og hvor mye som er LDL fordi denne fordelingen avgjør risikoen for hjertesykdom.
Med hensyn til hjertesykdommer, de viktigste lipoproteiner er HDL, LDL og VLDL. Andre viktige lipider inkluderer triglyserider og intermediate-density lipoproteiner, eller IDLs (rester av VLDL som blir til LDL). Viktig er også et mål for den kombinasjon av LDL + VLDL + IDL som kalles "ikke-HDL-kolesterol" (se "Ikke-HDL-kolesterolet"). Mange faktorer bidrar til aterosklerose (eller åreforkalkning), men forhøyet kolesterolnivå er i hjertet av sin initiering og progresjon. De er også sentrale aktører i sine kliniske konsekvenser - hjerteinfarkt, hjerneslag, perifer vaskulær sykdom, og hjertesvikt.
Figur 1: partiklene historien
Fire typer fettholdige partikler som kalles lipoproteiner sirkulerer i blodet. Den minste og tetteste er de high-density lipoproteiner (HDL, venstre) som inneholder mer protein enn fett (kolesterol og triglyserider). De største og laveste tetthet partikler er de chylomikroner (helt til høyre), som inneholder mer fett (hovedsakelig triglyserider). |
Fra mat til kolesterol
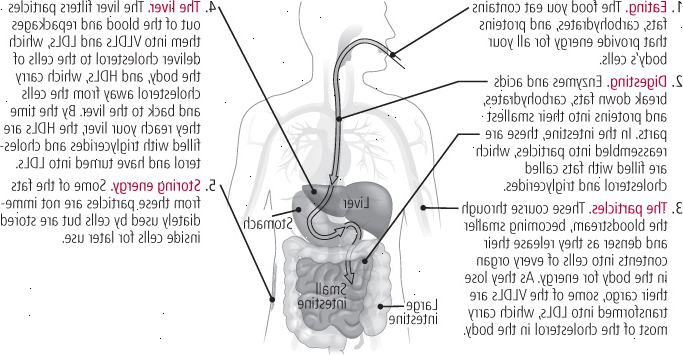
Som du spiser, absorberer tarmen fett fra mat. Intestinal enzymer raskt demonteres de lange, komplekse fett molekyler i deres komponentfettsyrer, montere dem til nye triglyserid molekyler, og pakke disse - sammen med en liten mengde kolesterol - inn i chylomikroner (se figur 2). Mengden av triglycerid-rike partikler i blodet øker i flere timer etter et måltid, i tarmen frigir et bombardement av kylomikroner fylt med triglyserider. Det er derfor du blir bedt om å raskt før du går inn for en kolesterol test som måler de forskjellige lipider i blodet ditt. Hvis du ikke gjør det, de triglyserid beløp vises høyere enn vanlig, noe som forskyver lesninger av de andre lipider i tillegg (se "Din kolesterol test," for mer om kolesterol testing).
På samme tid, kost karbohydrater og proteiner som er absorbert fra tarmen passere til leveren, noe som omdanner dem til triglyserid molekyler, pakker dem med proteiner kalt apolipo-proteiner og kolesterol, og frigjør den resulterende VLDLs i blodet (se figur 3). Som chylomikroner og VLDLs kurs rundt legemet, at de midlertidig feste seg til veggene i blodkarene i muskelvev som krever energi, eller i fettvev (fettvev) som lagrer energi. Enzymer kommer sammen og fjerne det meste av sin last av triglyserid-molekyler, som deretter transportert inne i muskel-eller fettceller. Som triglyserid er drenert fra kylomikron eller VLDL partikler, er partiklenes beskyttende protein strøk omorganiseres og omstrukturert, i hovedsak å gi dem en ny adresse etikett som kan leses av leveren eller annet vev som tar opp lipoproteiner.
Figur 2: hvordan mat blir kolesterol
|
Opprettelsen av LDL
Begge chylomicrons og VLDLs blir mindre og tettere når de gir opp sin low-density fatty last. Til slutt, er alt som gjenstår emballasjematerialet - protein og kolesterol - og en brøkdel av det opprinnelige triglycerid. Leveren filtrerer kylomikron rester fra systemet og resirkulerer sine komponenter. Imidlertid, er mange av triglyserid-fratatte VLDL rester (IDLs) holder sirkulerende og gjennomgår ytterligere modifikasjon av deres lipid-og proteininnhold. Over tid blir IDL LDL kolesterol.
Nesten alle cellene i kroppen kan ta opp og bruke LDL for sine individuelle kolesterol behov, men det er vanligvis flere LDL-partikler i omløp til enhver tid enn kroppen din kan bruke. Leveren fjerner overflødig fra blodet og bruker den til å gjøre mer gallesyrer eller nye lipoproteiner. Men hvis leveren ikke kan holde tritt med tilførsel av LDL, kan partiklene ende opp på feil steder - typisk i blodkar.
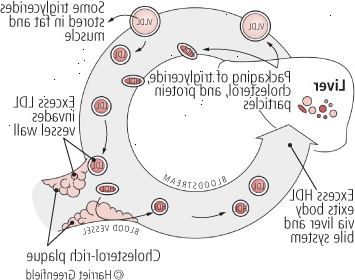
Figur 3: gi og ta: kolesterol i blodet
Leveren utgivelser fett-Laden VLDLs i blodet. VLDLs sende noen av sine fatty triglyserider i kroppens muskler og fettvev og VLDLs bli kolesterolrike ldls. Kroppen trenger ldls for mange funksjoner, men ofte er det flere ldls enn kroppen trenger. Hvis så, er de avsatt i slimhinnen i blodkar i form av kolesterol-rike plakk som kan føre til hjertesykdom. HDL er søppeltømmere, øste opp kolesterol og frakte det tilbake til leveren for avhending. |
Rollen til HDL
HDL scavenges kolesterol fra blod og blodårene, og tar det til leveren for deponering (se figur 3). I denne rollen, det beskytter mot hjerteinfarkt, hjerneslag, og åreforkalkning. Forskere tror det kan også beskytte deg ved å redusere hvite blodceller som starter den inflammatoriske prosessen som fører til lunge-blokkering plakk. Ifølge en gjennomgang av studier, jo mer HDL du har, jo lavere risiko for slag eller carotisar innsnevring.
Hvis HDL nivået er på den lave siden, er det en rekke måter - fra regelmessig trening til medisiner - for å heve dem. Niacin og fibrater, for eksempel, kan øke HDL kolesterolet.
Non-HDL kolesterol
Mens LDL kolesterol har lenge vært fokus for kolesterol reduksjon innsats, har forskere identifisert flere andre lipoproteiner, inkludert VLDL og IDL, som også kan påvirke din kardiovaskulær helse. Non-HDL kolesterol refererer til alle kolesterol annet enn HDL - det vil si summen av LDL, VLDL, og IDL kolesterol nivåer. Du kan finne din non-HDL-nivå ved å trekke HDL fra din total kolesterol lesing. Eksperter foreslår at ikke-HDL-nivå kan være like god som, eller enda bedre enn, LDL kolesterol nivå for å forutsi hjertesykdom eller åreforkalkning. Hvis du har normal LDL men høye triglyserider, anbefaler eksperter vurdere dine non-HDL nivå for mulig behandling.
Non-HDL kolesterol reiser med apoB holdige partikler som forårsaker plakk i arteriene. Disse partiklene, som lett kan identifiseres, kan være et viktig mål i primær forebygging og behandling for pasienter med andre risikofaktorer.
Rask faktumBlant folk som overlever et første hjerteinfarkt, vil 18% av mennene og 35% av kvinner har en andre hjerteinfarkt innen seks år. |
Triglyserider
Godt fett, dårlig fett, og i mellom fett har én ting til felles: de alle inneholder triglyserider. Et triglyserid består av tre fettsyrekjeder knyttet til en ryggrad kalt glycerol. Mengden av triglycerider i blodet stiger og faller i løpet av dagen. Etter en fet måltid, kan triglyserider være så rikelig de gi blod en melkeaktig farge. Innen et par timer, er de stort sett ryddet ut.
Triglyserider er ansett som en uavhengig risikofaktor for hjerte-og karsykdommer. Personer med høye nivåer tendens til å bli overvektige og ha type 2 diabetes, insulinresistens (en manglende evne av musklene for å ta opp glukose effektivt som respons på insulin), og andre risikofaktorer. Å ha både høye triglyserider og lavt HDL setter deg spesielt høy risiko.
Forskning viser at forholdet av triglycerider til HDL kolesterol (TG / HDL) er en kraftig prediktor for omfattende koronar sykdom. Forholdet er avhengig av balansen mellom de to, som gjør behandlingen. Retningslinjer si en TG / HDL kolesterol-forhold på mindre enn 3,5 er ønskelig.
Leger tradisjonelt teste for triglyserider etter en natts faste, slik at resultatene ikke blir kastet ut av hva du nettopp har spist. Men to rapporter i The Journal of European Medical Association tyder på at testing for triglyserider 3:58 timer etter et måltid tilbyr et bedre mål for deres innvirkning på hjertesykdom. Denne praksis har imidlertid ikke mye brukt fordi testing LDL nivåer samtidig kreves en faste over natten.
Den kolesterol tilkobling
Kolesterol ble først mistenkt for å spille en rolle i utviklingen av hjertesykdom mer enn hundre år siden, da forskere fant fett-lignende stoff i de tette koronararteriene av mennesker som hadde dødd av hjerteinfarkt. Tidlig etterforskere mente at noen substans i animalsk protein førte til fatty buildup inni blodårene, selv om denne teorien ble overskygget av 1912 oppdagelsen at kolesterol i seg selv kan føre til blodårene til å bli tett med fettklumper, eller lesjoner.
Rundt samme tid, landemerket Framingham Heart Study, som begynte å følge den langsiktige kardiovaskulær helse på mer enn 5000 menn og kvinner i en enkelt by i Massachusetts, også satte fokus på kolesterol. I 1966, tidlige resultater viste at deltakerne som total kolesterolet nivåer toppet 240 milligram per desiliter (mg / dl) var mer sannsynlig å utvikle hjertesykdom enn de med lavere kolesterolnivå, alle andre faktorer er like.
I begynnelsen av 1990, flere store femårige studier viste at bruk av statiner - en klasse av kolesterolsenkende legemidler som i 2009 inneholder lovastatin (Mevacor), pravastatin (Pravachol), simvastatin (Zocor), atorvastatin (Lipitor), fluvastatin (Lescol), rosuvastatin (Crestor), og deres generiske versjoner - kan kutte død og uførhet fra hjerte-og karsykdommer med rundt 30%, hovedsakelig ved å senke LDL kolesterol. Men høyt kolesterol er ikke den eneste - eller kanskje til og med den viktigste - årsaken til hjertesykdom (se "Hva er årsaken til hjertesykdom"), og en gang aterosklerose starter, enda lavere LDL-nivå er kanskje ikke nok til å stoppe sin progresjon. I 2009, er forskere som ønsker å kombinasjon, alternativ, eller supplerende terapier, slik som bruk av statiner med anti-inflammatorisk agenter eller immunterapi. Etter hvert vil løfte om genterapi og nye behandlingsmålene bli brakt til bjørn.
Rask faktumKolesterolnivå er målt i milligram per desiliter (mg / dl), eller tusendels gram per hver tiendedel av en liter. En verdi på 240 mg / dL er det samme som å løse opp om en klype kolesterol - omtrent en tredjedel av en unse - i en liter vann. |
Rollen til dietten
Både genetiske og miljømessige faktorer bidrar til utvikling av hjerte-og karsykdommer, men overbevisende bevis tyder på at kostholdet kan være en mektig alliert i kampen mot det. Dette gjelder spesielt hvis du laster opp på frukt, grønnsaker, fisk og helkorn, og kutte ned på usunn fett finnes hovedsakelig i animalske produkter og kommersielle bakevarer.
Ikke alt fett er skapt like. Mettet fett (i kjøtt, hel-fett meieriprodukter og egg) øker total-og LDL-kolesterol, mens umettet fett senke dem. Transfett, kunstig skapt delvis hydrogenert oljer ofte finnes i margarin og kommersielle bakevarer, er spesielt farlig og matprodusenter og restauranter i 2009 er å svare ved å fjerne transfett fra sine produkter. Mens det kan være vanskelig å umulig å eliminere alle usunt fett fra kostholdet ditt, er et fornuftig mål å erstatte umettet fett for mettet og trans fett der det er mulig. Det er også en god idé å lage mat ved hjelp av mono-eller flerumettet fett, som vegetabilske oljer og mutter oljer, i stedet for animalsk fett eller delvis hydrogenert fett, slik som de som finnes i smør, smult, margarin og fett. Sjekk etikettene fordi mange versjoner av margarin og fett har eliminert transfett.
Noen ganger kan selv den sunneste kostholdet kan ikke bekjempe høyt kolesterol. Noen mennesker er genetisk disponert for å ha høyt kolesterolnivå uavhengig av mengden kolesterol og type fett de spiser. For folk flest, selv om nivåene av kolesterol er nært knyttet til de mengder usunt fett i maten deres.
Tabell 1: c-reaktivt protein og hjerterisiko | |
Risikonivå | hsCRP poengsum |
Lav risiko | under 1 mg / L |
Gjennomsnittlig risiko | 1-3 mg / l |
Høy risiko | over 3 mg / L |
Rollen til inflammasjon
Betennelse er en viktig del av kroppens forsvar. Det beskytter mot bakterier, virus og andre utenlandske inntrengere, fjerne rusk, og reparere skadet vev. Men det kan også være like vennlig ild. Betennelse initierer prosessen med plakk i blodårene, holder det gående, og påvirker dannelsen av arterien-blokkerende klumper, den ultimate årsaken til hjerteinfarkt og mange slag.
Atherosclerosis, eller åreforkalkning, er en forstyrrelse av inflammasjon og immunitet, samt en sykdom av lipidakkumulering. Forskere har oppdaget at visse forbindelser som er kjent som biomarkører, slik som C-reaktivt protein (CRP) er forhøyet i mange år før en første hjerteinfarkt. Bevis tyder på at høye CRP-nivå ikke forårsaker arteriosklerose, men de indikerer tilstedeværelse av hjerte-betennelse. CRP måles best ved hjelp av en høy følsomhet test kalt hsCRP. Når tolkes innenfor rammen av andre risikofaktorer, en hsCRP score under 1 milligram per liter (mg / L) indikerer lavere risiko for fremtidig hjerteinfarkt eller slag, en poengsum fra 1 til 3 indikerer gjennomsnittlig risiko, mens større enn 3 indikerer en høyere Risikoen (se tabell 1).
Individuelle hsCRP score kan variere mye fra en person til den neste. Dine gener spiller en rolle, kanskje så mye som 20% til 40%. Så gjør miljø-og livsstilsfaktorer som røyking, drikking, kosthold og mosjon. Kontrollere disse livsstilsfaktorer er avgjørende for å redusere CRP nivåer og risiko.
I tillegg statinbehandling - som senker kardiovaskulær risiko i stor grad ved å redusere LDL-nivå - kan også fungere ved å redusere betennelse. For eksempel, en studie kalt JUPITER testet en mye brukt statin, Crestor, mot en placebo i nesten 18 000 tilsynelatende friske mennesker med normalt kolesterolnivå, men høy hsCRP score. Crestor reduksjon i LDL-kolesterol, som forventet, men også senkes CRP-nivå. Mennene i studien var i alderen 50 år og eldre, og kvinnene var i alderen 60 år og eldre, så menn og kvinner i disse aldersgruppene bør vurdere å ha sine CRP nivåer testet og diskutere med sine leger om å bruke Crestor eller annen statinbehandling selv om sine LDL-kolesterolet er normalt. Men legene er ennå ikke overbevist om at hver ellers frisk person bør rush å ta stoffet hvis deres hsCRP poengsum er over ett.
I 2009, mange spørsmål gjenstår. For eksempel visste Crestor senke betennelse uavhengig av hverandre, eller gjorde betennelse reduksjon fordi LDL kolesterol falt? Faktisk vil JUPITER rettssaken ikke svare på spørsmålet om direkte behandling av betennelse er en levedyktig tilnærming for å forebygge koronarsykdom. Likevel, vil retningslinjer for primærforebygging av hjerte-og karsykdommer trolig revurderes på grunnlag av studiens funn. Noen leger er allerede i endring hvem de teste for CRP og når de foreskriver statiner.
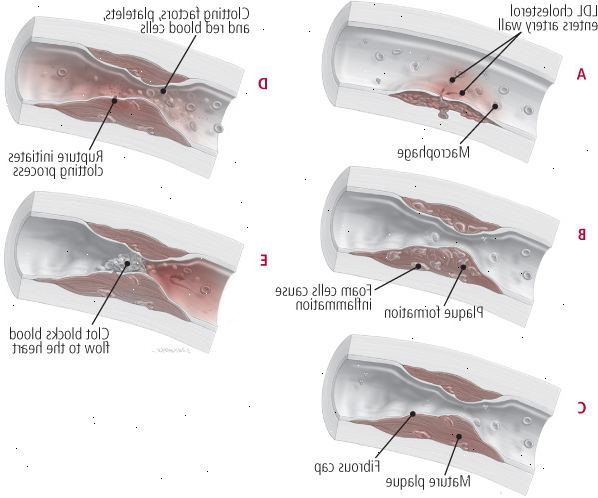
Figur 4: inne i karveggen
Kolesterol ikke bare bygge seg opp på overflaten av arterien. I stedet ldls lastet med kolesterol faktisk invadere blodåreveggen. Neste, immunceller som kalles makrofager lansere et forsvar, forbruker ldls (A). Disse hovne makrofager blir skumceller som produserer fettstoffer plakk striper og betennelse i blodåreveggen (B). En fibrøs cap utvikler seg som plakk forfaller (C). På et eller annet tidspunkt, kan arterieveggen briste (D), som forårsaker en blodpropp for å danne i arterien (E), som kan resultere i et hjerteinfarkt eller slag. |
Fra kolesterol til krise
Hvordan kolesterol reiser i blodet årsaken hjerteinfarkt eller slag? Som i 2009, tyder bevis på at kaskade av hendelser starter med inntrengning av LDL kolesterol i slimhinnen i blodårene - en hendelse etterfulgt av en langvarig betennelsesreaksjon som, i tid, blir fet striper i lesjoner dekket med fiberholdig plakk. Trinnene spille ut som følger.
En. LDL penetrerer blodåreveggen
Oppbygging av fettavleiringer i veggene i blodårene dine starter med overflødig LDL kolesterol. Når det er for mye av det i blodet, noe av det fester seg til den indre overflate av arteriene (se figur 4). Røyking, fedme, høyt blodtrykk, diabetes og andre risikofaktorer kan føre til svake flekker i slimhinnen i arteriene, slik at LDL kolesterol til å trenge. Jo høyere LDL-nivå, jo flere LDL-partikler finner veien inn i blodårene.
2. En betennelsesreaksjon begynner
Når LDL kolesterol penetrerer blodåreveggen, og det utløser en inflammatorisk eller immunrespons. Kroppen din gjenkjenner et fremmed stoff (LDL i dette tilfellet), og mobiliserer krefter (hvite blodceller og immunsystem proteiner) for å forsvare seg mot det. Den LDL infiltrasjon tegner en gruppe av hvite blodlegemer, monocytter, til området. De produserer cytokiner, immunsystem budbringere som tiltrekker flere monocytter. Over en periode på omtrent åtte timer, monocyttene forstørrelse sterkt og gjøre granuler inne i seg selv. Disse er fylt med enzymer og andre substanser som bidrar til å fordøye bakterier og andre fremmede celler. Forstørrede monocytter med granulater kalles makrofager.
Tre. Den inflammatoriske syklusen fortsetter
Makrofager bo i vevet i blodåreveggen og skattekart for bakterier, fremmede celler, og skadede og døde celler. De hjelper også andre klasser av hvite blodlegemer identifisere mikroorganismer og andre fremmede stoffer. Som makrofagene inntar LDL-kolesterol, blir de engorged med kolesterol. På dette tidspunkt blir de kalt skumceller, fordi LDL kolesterol gjør cellene ser skummende. Skum-celler i sin tur opprette fet striper - forløpere for mer farlige lesjoner.
Som LDL kolesterol fortsetter å gå inn i blodåreveggen, flere monocytter og makrofager følge og flere skumceller dannes. Til syvende og sist, opphopning av kolesterol i en overbelastet makrofag dreper det, og all den kolesterol i cellen er sluppet inn i blodåreveggen, sammen med mange andre inflammatoriske stoffer. Dette akselererer utviklingen av aterosklerose.
4. Plakk skjemaer og brudd
Over tid, fet striper i slimhinnen i arteriene slå inn aterosklerotiske klumper kalt lesjoner. Å stenge de lesjoner, signaliserer kroppen blodårene til å dekke dem med et fibermateriale. Til slutt, en lue, eller plakk, danner over betent område. Dette kan skje hvor som helst i legemet. Dersom arterien er en som strømmer i hjertemuskelen (en koronararterie), kan plakk redusere blodtilførselen til deler av hjerte.
Plakk skatter hjertet, men i og for seg selv, er det ikke medfører en hjerteinfarkt. Et hjerteinfarkt oppstår vanligvis når plakett brudd. Plakk innskudd myldre med kolesterol og betennelsesceller (spesielt makrofager og andre immunceller som kalles T-lymfocytter). De mer inflammatoriske celler og kolesterol, og den tynnere hetten som dekker dem, jo mer ustabile plakk, og jo mer sannsynlig er det å briste.
5. En blodpropp forårsaker et hjerteinfarkt eller hjerneslag
Etter en plakett innskudd ryker, siver blod inn i den indre lag av blodåreveggen. Denne hendelsen utløser frigjøring av koagulasjonsfaktorer, akkurat som et kutt til fingeren ville. Små clotting partikler kalt blodplater er rutinemessig aktivert på såret sider og spiller en nøkkelrolle i clotting og helbredelsesprosessen.
Når en blodpropp eller trombe, danner i en koronar, det ytterligere begrenser blodtilførselen til hjertet. Fratatt blod og oksygen, begynner den del av hjertemuskelen som er avhengig av den blokkerte blodåren for å dø. Legene kaller denne prosessen et hjerteinfarkt. En lignende prosess i hjernen forårsaker slag.
Hva som forårsaker hjertesykdom?
Selv om denne rapporten fokuserer på kolesterol, husk at høyt kolesterol er ikke den eneste bidragsyteren til hjertesykdom eller den eneste kjennetegn som spår en persons risiko for å utvikle det.
Metabolsk syndromSymptomer på metabolsk syndrom En person med metabolsk syndrom har tre eller flere av de følgende:
Metabolsk syndrom er en opphopning av kardiovaskulære risikofaktorer som fremskynder utviklingen av hjerte-og karsykdommer. Hos personer med denne lidelsen, blodsukkernivået bli høyt etter et måltid eller mellommåltid i stedet for å slippe til en base nivå som de gjør i de fleste mennesker. Bukspyttkjertelen, føler stille-forhøyde glukosenivåer, fortsetter å pumpe ut insulin (hormonet som signaliserer celler til å ta opp glukose fra blodet). Konstant høye nivåer av insulin og blodsukker har blitt linket med mange skadelige endringer, herunder skade på slimhinnen i arteriene i hjertet og andre steder, økte triglyseridnivåer, endringer i hvordan nyrene håndtere salt, og blod som levrer seg lettere. Langsiktig overstimulering i bukspyttkjertelen kan utmatte den, slik at den stopper å levere nok insulin. Denne kaskade av hendelser er svært farlig. Skade på blodårene, høye triglyserider, og økt sjanse for blodpropp kan føre til hjerteinfarkt og slag. Endringer i nyrene evne til å fjerne salt bidra til høyt blodtrykk, en annen sti til hjertesykdom og hjerneslag. Og sviktende insulinproduksjon i bukspyttkjertelen signaliserer starten av type 2 diabetes, som i stor grad øker risikoen for hjerteinfarkt, hjerneslag, og skader på nerver, øyne og nyrer. Behandlingene er skissert i denne rapporten kan redusere sjansen for å få sykdommer som karakteriserer metabolsk syndrom. The National Cholesterol Education Program anbefaler at metabolsk syndrom behandles etter hensiktsmessig kontroll av LDL kolesterol hos pasienter med flere risikofaktorer (se "Har du behov for behandling?"). |
Risikofaktorer for hjertesykdom
Risikofaktorer påvirker sjansen for å få et hjerteinfarkt eller slag i en rekke måter. Høyt blodtrykk øker belastningen på veggene i blodårene. Forhøyet blodsukker fra diabetes kan skade arteriell foring og gjøre blodplatene mer klebrige og mer sannsynlig å koagulere. Fedme øker risikoen for hypertensjon, type 2 diabetes, og høyt kolesterol-eller andre blodlipider, alle risikofaktorer for hjertesykdom.
Hvis du har hatt et hjerteinfarkt, bypass kirurgi eller angioplastikk, er det spesielt viktig at du holder din kolesterolet i sjakk og har en tendens til andre risikofaktorer. Faktisk, hvis du har hjertesykdom eller har høy risiko for å utvikle det, vil kolesterolnivået ditt mål være lavere enn det er for folk med mindre risiko. Du kan bruke Framingham hjerteinfarkt kalkulatorer (se tabell 3 og 4) for å finne ut dine sjanser for å få et hjerteinfarkt i løpet av de neste 10 årene.
Risikofaktorer som ikke kan endres
Disse risikofaktorene er utenfor individets kontroll:
å ha en far eller bror som utviklet hjertesykdom før fylte 55, eller en mor eller søster som utviklet det før fylte 65
å være 45 år eller eldre (for menn) eller 55 eller eldre (for kvinner)
å være mann
å være en postmenopausal kvinne.
Risikofaktorer du kan behandle eller kontroll
Du kan ta skritt for å løse disse risikofaktorene:
hypertensjon (har blodtrykk på eller over 140/90 mm Hg, eller bruker medisiner for å kontrollere blodtrykket)
aterosklerotisk sykdom (for eksempel, perifer karsykdom, abdominal aortaaneurisme, symptomatisk carotisar sykdom, eller nyrearterien sykdom)
type 2 diabetes
høye nivåer av triglycerider, LDL kolesterol, eller begge deler (se tabell 2)
lave nivåer av HDL kolesterol (mindre enn 40 mg / dL hos voksne eller mindre enn 35 mg / dL hos barn)
metabolsk syndrom, en klynge av kardiovaskulære risikofaktorer
venstre ventrikkel hypertrofi, eller en forstørret hjerte
overvekt (BMI på 25 eller mer) eller fedme (BMI på 30 eller mer).
Livsstil risikofaktorer du kan endre eller endrings
Du kan justere din livsstil for å redusere eller eliminere disse risikofaktorene:
sigarettrøyking
fysisk inaktivitet
en diett høy i mettet og trans fett
kronisk stress
Beskyttende faktorer
Beskyttende faktorer bidra til å redusere sjansene for å utvikle hjerte-og karsykdommer. I tillegg til medisiner, sunn mat og trening er blant de mest kraftfulle våpen mot hjertesykdom og hjerneslag. De er også den første linjen i forsvaret mot diabetes, fedme, metabolsk syndrom, og andre risikofaktorer.
Trening
Regelmessig fysisk aktivitet - noe som får kroppen i bevegelse - øker HDL-nivå, senker triglyserider, reduserer blodtrykket og toner hjertet, slik at den pumper mer effektivt. Hvis du tar av noen få pounds, desto bedre. Selv en beskjeden vekttap på 10 pounds kan forbedre eller reversere kardiovaskulære risikofaktorer. De 2008 Fysisk aktivitet Retningslinjer for folk anbefaler at voksne gjør to og en halv time med moderat intensitet trening i uken. Hvis det høres skremmende, prøv en rask 10-minutters spasertur, tre ganger om dagen, fem dager i uken. Dette er nok til å gi deg viktige helsemessige fordeler (se "Starte et treningsprogram").
Kosthold
Sunn mat spiller en avgjørende rolle i utvikling og forebygging av hjerte-og karsykdommer. Hvis du bytter ut en typisk vestlig diett høy i animalsk fett og bearbeidet mat med en som er lav i mettet fett og består for det meste av frukt, grønnsaker og helkorn, kan du redusere risikoen for hjerteinfarkt eller slag med 73%. En analyse i 72113 kvinner fant at de som fulgte en sunn kostholdsmønster hadde en 28% lavere risiko for død av alle årsaker enn de med de minst sunne dietter.
Sunn mat er ikke lett med så mye fristelser rundt, men det kan gjøres. Reach for valnøtter eller mandler i stedet for ost og kjeks, epler og appelsiner i stedet for muffins, iskrem, eller sukkerholdige drikker. De helsemessige fordeler vunnet ved slike endringer gjør dem vel verdt innsatsen.
HDL kolesterol
Beregninger viser at hver 4 mg / dL reduksjon i HDL-kolesterol øker risikoen for koronarsykdom med 10%. I Framingham Heart Study, lave nivåer av HDL var mer potent risiko for hjertesykdom enn høye nivåer av LDL.
Jo mer "gode" kolesterolet du har i blodet, jo lavere er sjansen for å ha et hjerteinfarkt eller hjerneslag. Studier fra Framingham og andre steder tyder på at hver og en-punkts økning i HDL-kolesterol er ledsaget av en nedgang på 2% til 3% i hjerteinfarkt risiko. Forskere fra rettssaken kjent som SPARCL fant også at hver 13,7 mg / dL økning i HDL-kolesterol reduserte risikoen for slag med 13%.
Noen mennesker er født med en naturlig evne til å gjøre sunne nivåer av HDL kolesterol, men hvis du ikke er en av dem, det finnes måter å kompensere. Utvidet-release niacin og fibrater, for eksempel, effektivt lavere triglyserider og heve HDL kolesterol.
Det arbeides fortsatt med å finne medikamenter som vil øke HDL nivå. Fase III-studier på torcetrapib, en type stoff som kalles en kolesterol ester transfer protein (CETP) inhibitor, fant at medisinen økt HDL nivå, men ikke redusere hjerteinfarkt eller hjerneslag. Dette kan være fordi stoffet også økt blodtrykk. Dette utfallet drevet spekulasjoner at å heve HDL kolesterol kan ikke være en levedyktig strategi for utvikling av nye behandlingsformer, men det viste også at den aktuelle tilnærmingen og den spesifikke stoffet som brukes til å øke HDL kolesterol er kritisk viktig. Med andre CETP hemmere som ikke påvirker blodtrykket i kliniske studier, kan forskerne snart lære om narkotika i denne klassen kan arbeide uten uønskede bivirkninger.
Redusert rolle for hormonbehandling
Hjerte-og karsykdommer er den største enkelt morderen blant kvinner, og står for en tredjedel av alle dødsfall. Sammenlignet med menn, mange premenopausale kvinner ser ut til å være delvis beskyttet mot hjertesykdom, hjerteinfarkt og hjerneslag. Som de blir eldre, men deres risiko øker og til slutt overgår menn.
For år, mange kvinner tok hormonbehandling ikke bare å behandle symptomer på overgangsalder, men også, som sine leger rådet, til lavere risiko for hjertesykdom. Så i 2002, kvinner Health Initiative hevet alarmer om hormonbehandling når det viste at østrogen-gestagen kombinasjon kjent som Prempro faktisk økt risiko for hjertesykdom hos kvinner. Siden da har flere studier funnet at sikkerheten til hormonbehandling avhenger av alder og tiden som har gått siden menopause. Data tyder på at kvinner begynner hormonbehandling i en seks-års vindu etter inn menopause å behandle relaterte symptomer eller redusere risikoen for osteoporose eller brudd.
Risikofaktorer som er under etterforskningVeien fra laboratoriebenken til sengen er usikkert i beste fall, men det er den eneste måten å oppdage nye måter å teste for og forutsi forekomst av hjertesykdom og relaterte sykdommer. Her er noen risikofaktorer som kan slå inn i morgendagens innovasjoner. Alkoholisk fettleversykdom. Alkoholfrie fatty leversykdom (NAFLD) dekker en rekke lidelser, fra leveren-ødeleggende inflammasjon til skrumplever. Den vanligste årsak til kronisk leversykdom, det påvirker 20% til 30% i den generelle populasjonen og 70% til 80% av mennesker med type 2 diabetes. NAFLD, spesielt i de mer alvorlige former, kan være knyttet til en økt risiko for kardiovaskulær sykdom. Ulike studier viser at NAFLD pasienter har mer udiagnostisert aterosklerose sammenlignet med pasienter uten sykdommen og at hjerte-og karsykdommer er den nest vanligste dødsårsaken i NAFLD pasienter. Markører for oksidativt stress. Fra 1999-2009 har bevis antydet at biomarkører for oksidativt stresset kan indikere tilstedeværelse av hjerte-og karsykdommer. Et eksempel er myeloperoksidase (MPO), et enzym til stede i betydelige mengder i inflammatoriske celler slik som makrofager. Disse cellene frigjør MPO i blodstrømmen som reaksjon på betennelse eller infeksjon. I tillegg har flere andre biomarkører for oksidativt stress blitt godkjent for klinisk anvendelse, og tester har blitt utviklet for å hjelpe klinikere bruke dem til å vurdere kardiovaskulær risiko. Lipoprotein (a), forkortet til Lp (a), er et molekyl av LDL-kolesterol med en ekstra protein knyttet. Høye nivåer av Lp (a) i blodet har blitt funnet å forutsi kardiovaskulær sykdom. Testing av Lp (a) er ikke en konvensjonell metode for å forutsi risikoen for hjertesykdommer. Nivåer variere mellom ulike etniske grupper og standardisering er nødvendig. Apolipoprotein B (ApoB). Dette stoffet finnes i mange lipid-bærer-partikler i blodet, blant chylomikroner, VLDL, IDL, LDL, og Lp (a). Siden hver av disse partiklene inneholder et enkelt molekyl apoB, målinger av apoB reflekterer det totale antall av slike partikler. Noen studier tyder på at apoB nivået er en bedre prediktor for død av hjertesykdom enn LDL eller ikke-HDL nivå. ApoB målinger krever ikke en fastende blodprøve, og testen har blitt standardisert. Men, i 2009, det er ikke mye brukt i Europa. LDL partikkeltall. En mer nøyaktig måte å finne ut risikoen som utgjøres av LDL kolesterol kan være å måle antall LDL-partikler ved hjelp av kjernemagnetisk resonans teknologi. Mange studier viser at LDL partikkeltall er en bedre markør for risiko enn LDL kolesterol nivåer alene, men måleteknikken er dyrere enn en standard lipid profil og i 2009 er ikke så allment tilgjengelig. Apolipoprotein M (apom). Dette er et protein som finnes hovedsakelig i HDL partikler. Selv om dens funksjon har ennå ikke definert, eksperimenter på mus tyder på at apoM beskytter mot dannelse av plakk i arteriene. En studie i mennesker indikerte at testing for apoM nivåer kan bidra til å identifisere risiko for hjertesykdom. Imidlertid trengs mer forskning for å bekrefte dette funnet. Pcsk9. Dette gen bidrar til å kontrollere antallet reseptorer for LDL i leveren. Personer med en overaktiv PCSK9 genet har færre LDL-reseptorer, noe som betyr at leveren ikke tar opp så mye LDL fra blodet. Eliminering genet øker leverens LDL-reseptorer, noe som i sin tur reduserer blod LDL nivåer. Selv om den nøyaktige virkningsmekanismen av PCSK9 genet er fortsatt ukjent i 2009, kan legemidler som regulerer sin aktivitet snart være et annet alternativ for å senke kolesterolet. |
Veiing av risikofaktorer
Ikke alle risikofaktorer er skapt like, og noen bære mer vekt i beregningene som forutsier en persons sjanser for sykdom eller død. Det betyr at noen livsstilsvalg gjøre en større forskjell enn andre i å kutte sjansene for å utvikle hjerte-og karsykdommer eller å ha et hjerteinfarkt. Du kan høste betydelige fordeler ved å endre visse risikofaktorer. For eksempel:
Walking minst to timer i uken kan redusere sjansene for å dø tidlig av hjerte-og karsykdommer med opptil 53%.
Hvis du slutte å røyke, er risikoen for hjerteinfarkt synker til det halve i løpet av et år.
Opprettholde en sunn kroppsvekt reduserer risikoen for hjertesykdom med 45%.
Senke total kolesterolet med 10% kan redusere risikoen for hjerteinfarkt med 20% til 30%.
Spiser ca 3 gram mindre salt om dagen kan redusere behovet for hypertensjon behandling med halvparten. Det kan også redusere dødsfall fra hjerneslag med 22% og de fra hjertesykdom med 16%.
Å anslå sjansene for å få et hjerteinfarkt i løpet av de neste 10 årene, sjekk ut den enkel å bruke metoden utviklet av Framingham Heart Study team (se tabell 3 og 4). Du kan også gjøre dette online på www.framinghamheartstudy.org. Den europeiske Diabetes Association har en risikovurdering modell så vel, det tar for risiko over en 30-årsperiode. Du finner det på www.diabetes.org / diabetesphd.
Rask faktumBlodtrykket synker bare 20 minutter ved røykeslutt. Innen 24 timer risikoen for hjerteinfarkt begynner å falle. Innen ett år, er risikoen for hjertesykdom halvparten av en røyker. Innen 15 år risikoen for hjertesykdom er lik som en som aldri har røykt. |
Hvorfor behandler kolesterol?
Mange faktorer bidrar til utvikling av hjertesykdom eller slag. Gener og kjønn spiller en rolle, men for de fleste av oss, hva vi spiser, hva vi gjør, og hva vi ikke gjør, er viktige faktorer i tillegg. Den gode nyheten er at nesten hvem som helst kan endre eller kontrollere de fleste av de faktorene som fremskynde utviklingen av hjertesykdom - ting som for eksempel høyt blodtrykk, høyt blodsukker, fysisk inaktivitet, overvekt og røyking, samt høyt kolesterol. Arbeide med disse spørsmålene - enten ved å endre kostholdet ditt, ta medisiner, trening eller slutte å røyke - vil gå en lang vei mot å holde deg frisk.
For best resultat, lønner det seg å ta på seg så mange risikofaktorer som mulig. Forskning viser en synergistisk effekt når du forbedre flere risikofaktorer, med større reduksjoner i sykdommens alvorlighetsgrad. Som Framingham Heart Study antyder, er det best å se på hele hjertesykdom skogen før å fokusere for mye på enkelt tre av kolesterolreduksjon. Du vil høste størst nytte av å angripe så mange risikofaktorer som mulig, en strategi som alltid har vært sentral i National Cholesterol Education Program (NCEP) melding.
Fordeler med å senke kolesterolet
Det er ingen tvil om at å senke mengden av LDL kolesterol løpe gjennom blodet kan redusere dine sjanser for å ha et hjerteinfarkt eller hjerneslag. Data fra dusinvis av studier indikerer at sjansen for å ha et hjerteinfarkt synker 20% til 30% for hver 10% nedgang i kolesterol.
Den BEVISE-IT studie av mer enn 4000 menn og kvinner som allerede hadde hatt hjerteinfarkt fant at folk som senket sine LDL nivåer fra ca 100-62 hadde en hjertesykdom hastighet omtrent 16% lavere enn for personer med LDL nivåer falt bare til de lave 90-tallet (se "Hvor lavt kan du gå?"). I flere andre store, femårige statin prøvelser, store reduksjoner i LDL-kolesterol redusert sykdom og død av hjertesykdom med rundt 30%.
The Trea til Nye mål (TNT) studien sett på folk med nylig diagnostisert eller mildere hjertesykdom. Publisert i 2005, TNT Resultatene viste at bruk av statin medisiner for å aggressivt lavere kolesterol under anbefalt nivå resulterte i færre hjerteinfarkt og slag. For eksempel, en nedgang i LDL kolesterol fra mindre enn 130 mg / dL til 79,5 mg / dL førte til en 21% reduksjon i risikoen for å dø av hjertesykdom, hjerteinfarkt, eller hjerneslag.
Men betyr å senke kolesterolet arbeid for alle, også folk med normal kolesterol og ingen kjente bevis for hjertesykdom? Det er der den JUPITER-studien (se "Rollen til betennelse") kom i. En befolkning på tilsynelatende friske mennesker som tok den kolesterolsenkende medikament Crestor ikke bare kutte sine LDL-kolesterolet med omtrent halvparten, men også hadde omtrent halvparten så mange hjerte angrep og andre kardiovaskulære hendelser som de som tok placebo pille.
Uansett hvilken statistikk du ser på, er bunnlinjen den samme: selv om du tar en kolesterolsenkende medisiner vil ikke garantere deg beskyttelse mot hjerteinfarkt eller slag, kan det vesentlig forbedre dine odds.
Generelt, jo lavere LDL kolesterol, jo bedre. Noen forskere mener at å senke LDL tilstrekkelig kan selv stoppe eller reversere utviklingen av aterosklerose. To kliniske studier, METEOR og ORION, tyder på at høydosebehandling med statiner kan selv endre sammensetningen av arterielle plakk på måter som gjør dem mindre sannsynlighet for å sprekke.
Statiner ikke bare lavere risiko for hjerteinfarkt eller hjerneslag, de kan også tilby andre fordeler - for eksempel forebygging av leddgikt og benbrudd, og lavere risiko for demens og Alzheimers sykdom. Men fra og med 2009 mer forskning er nødvendig for å verifisere slike påstander.
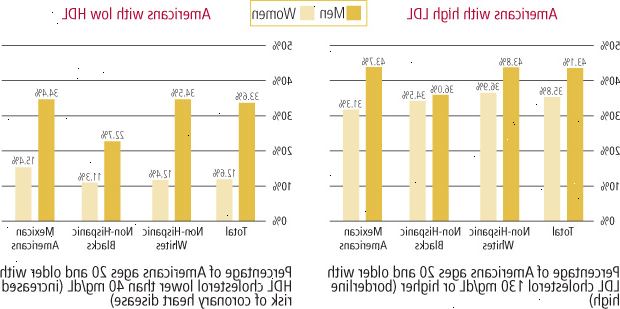
Figur 5: hvem har høyt LDL eller lav HDL?
Kilde: European Heart Association, hjertesykdom og slag Statistikk, 2006 Update. |
Hva er risikoen ved behandling?
Det er nesten ingen ulemper å senke LDL kolesterol og total kolesterol nivåer med et sunnere kosthold og et program for regelmessig mosjon. Og det er mange fordeler til denne type livsstil. Det er verdt innsatsen for å velge matvarer lavere i mettet fett og trans fett og å øke ditt daglige inntak av frukt og grønnsaker.
Regelmessig trening kan øke risikoen for mindre skader. Men hvis du velger en lav-effekt aktivitet og ta det sakte i begynnelsen, fordelene - bedre kontroll av blodsukkeret et sterkere hjerte som pumper blodet mer effektivt lavere total og LDL kolesterol, lavere triglyserider, høyere HDL kolesterol, lavere blodtrykk,,, enda bedre humør - langt oppveier risikoen.
På den annen side kan ved hjelp av medisiner for å senke kolesterol produsere noen uønskede bivirkninger. Eldre men fortsatt mye brukt typer kolesterolsenkende medikamenter kan forårsake symptomer som inkluderer forstoppelse, halsbrann, og en oppblåst følelse. Statiner er generelt godt tolerert, men noen ganger kan føre til muskelsmerter eller svakhet. De kan også gjøre noen mennesker døsig, forstoppelse, eller kvalm - og, i sjeldne tilfeller har forårsaket lever og muskel skader.
Er behandling verdt bryet eller kostnaden?
Den mest kostnadseffektive måten å behandle moderat høyt kolesterol er å spise sunn mat og mosjon daglig. Over tid, kan små endringer gjøre en stor forskjell: for eksempel, bruke trappene i stedet for heisen, parkering av bil lenger bort fra målet, unngå snacks og cookie aisles av supermarkeder, eliminere sukkerholdig drikke, gå på kort spasertur pauser, holde en matdagbok, eller ansette en personlig trener.
Når behandlingen er dyrt - slik tilfellet er med merkevare-navnet kolesterolsenkende medisiner - kostnadseffektiviteten av å behandle store grupper av mennesker har ført til opphetet debatt. Selv om flere statiner er tilgjengelige i rimelig generiske versjoner, kostnadene ved medisinsk avtaler, blodprøver, og behandlinger for eventuelle uønskede bivirkninger legge til bekostning. Men for personer med etablert hjertesykdom og forhøyet LDL kolesterol nivåer, analyserer kost-nytte veie tungt i favør av behandling med statiner.
Noen studier rapporterer at statiner er kostnadseffektive bare for primærforebygging hos pasienter med høy risiko for å utvikle hjertesykdom (10-års risiko større enn 20%), men ikke for de med lav risiko (10-års risiko mindre enn 10%).
Debatter om kostnadseffektivitet er veldig viktig så lenge nasjonen sliter med reining i helsekostnader. I 2009, derimot, NCEP retningslinjer og de fleste helseforsikring dekning programmer forlate rikelig rom for pasienter og leger til å individualisere sine omsorg beslutninger.